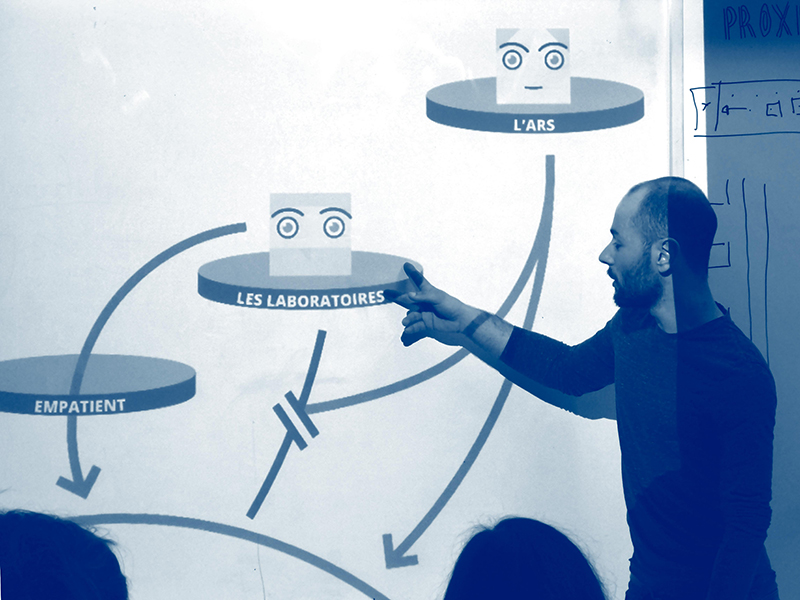
Et si on oubliait les prospectus entassés sur les tables basses de la salle d’attente ? Et si on donnait à nos patients des documents faits spécialement pour eux, peut-être même par eux ou leurs médecins ? Imaginons ensemble un autre système d’information au sein du service rhumatologie de l’hôpital de Hautepierre de Strasbourg. Nous proposons ici un saut dans le futur, dans un hôpital qui produit ses propres documents, et qui rayonne !
Les angles Wazo
Nos premiers axes de travail
Suite à nos différents constats in situ, nous nous sommes envolés dans trois directions, voici le développement de notre réflexion :
AXE 1. Favoriser l’échange humain
[slideshare id=43983530&doc=slideoralaxe3-150128032811-conversion-gate01]
AXE 2. Prolonger l’expérience de la consultation
[slideshare id=43983480&doc=slideoralaxe1-150128032707-conversion-gate02]
AXE 3. Impliquer l’accompagnant
[slideshare id=43983530&doc=slideoralaxe3-150128032811-conversion-gate01]
Réorientation des axes
Après avoir voltigés en compagnie de la Fabrique de l’Hospitalité ce vendredi 16 janvier, nous avons précisé deux orientations de projet :
Les Wazo vont travailler simultanément sur :
Les WAZO prennent leurs envols !
QUI SOMMES-NOUS ?
Marianna, Rémi, Alexandre, Barbara et Alex. Que disions-nous ?
Ah oui ! Nous sommes le collectif Wazo, et nous sommes liés comme les 5 doigts de la main, car oui, nous sommes 5 étudiants issus du DSAA In Situ Lab. Bien que nous sommes les Wazo pour cette nouvelle aventure en milieu inconnu, nous ne sommes pas dans les nuages mais bien perché du haut de notre branche afin d’observer les uses et habits en rhumatologie à l’Hôpital de Haute-Pierre.
NOTRE DÉMARCHE ?
Embarquer sur les lieux et survoler la consultation en rhumatologie afin de mieux appréhender ses besoins. Il s’agit de comprendre les enjeux clefs de cet instant dans l’établissement afin de concevoir des projets adaptés à ce milieu et aux personnes qui l’habitent: Patients, médecins et infirmières, mais aussi personnel administratif ou bien accompagnants, tous vacants au 5ème étage de cette tour des HUS.
Dans une démarche de Design Global (point de vue espace, objet et graphisme), nous allons aboutir à des pistes de projet questionnant notamment la prise en charge des patients et le parcours du personnel. Tout ceci se fera en prenant en compte les aspects délicats de la maladie, notamment ceux de la polyarthrite rhumatoïde.
AVEC QUI ?
Car bien sûr, nous sommes entourés de spécialistes en la matière, « La Fabrique de l’Hospitalité » sera là pour travailler à nos côtés. Ce service vise l’innovation dans des établissements tels quels et est intégré à l’Hôpital de Haute-Pierre depuis quelques années maintenant.
Sans oublier les cinq équipes d’étudiants restantes, nous faisons partie intégrante de cette grande volière, comprenant 24 étudiants… Que dis-je ? 24 volatiles créatifs, avec lesquels nous travaillerons en simultané durant ces 6 prochaines semaines.
Maintenant que vous savez tout, nous voilà partis en pleine aventure.
A vos marques, Prêts, WAZO !
Prise de température du lieu et confrontation avec les usagers
Rencontre du personnel et compréhension de leur environnement
Ils semblent régner une très bonne ambiance dans le service, notamment entre le personnel, qui ont l’air de se plaire dans cet environnement.
L’accueil semble être le point de ralliement pour tous, les patients évoluent entre ce lieu, la salle de consultation (ou d’examen) et la salle d’attente. La secrétaire de cette salle nous a paru plutôt débordé, croulant sous les papiers administratifs (à noter l’absence de la deuxième secrétaire, augmentant le temps d’attente). Il y a 20 ans, il suffisait de 3 critères pour enregistrer les patients de manière manuscrite. Désormais, il est nécessaire de cliquer 20 fois pour la même démarche ( Le support numérique permet d’insérer plus de catégories dans le même temps).
L’étage est principalement destiné à la rhumatologie avec le centre de recherches, des salles d’examens, la densitométrie, quelques bureaux de médecins dont deux professeurs, mais aussi une salle de kinésithérapie et une antenne en cardiologie pour les personnes hospitalisées.
Les flux sont donc constants entre professionnels, patients et autres visiteurs, avec les ascenseurs et l’accueil comme lieux clés.
L’étage reste assez clos puisqu’il n’y a accès à aucune ouverture sur l’extérieur pouvant apporter de la lumière naturelle. Il faut ouvrir l’une des salles en circonférence pour l’accès aux fenêtres.
Avec la maladie, le patient a un nouveau rapport au corps, à soi-même et avec autrui
« Je redécouvre le fonctionnement de mon corps », grâce au personnel soignant, et par soi-même.
Beaucoup sont confrontés aux dimensions sociales du corps : « Je suis une femme de 40 ans dans un corps de 60 ans. », « La maladie de mon homme est un sujet sensible à ne pas aborder».
Souvent, la maladie ne se perçoit pas de l’extérieur, le patient peut éprouver une grande ouverture d’esprit, une empathie face aux corps des inconnus :
La maladie comme leçon de vie : Que retenir de celle-ci ?
La confiance entre soigné et soignant rend l’expérience agréable et permet la confidence. Cette confiance ne peut se mettre en place sans un médiateur, qui faciliterait l’échange et l’expérience de la maladie. Le design peut en être un entre ces deux acteurs, ou bien entre les patients eux-mêmes.
Certains patients peuvent devenir vite agacés voir violents lorsqu’ils attendent trop longtemps. Un travail de valorisation de cette attente peut donc être mis en place.
L’espace de l’attente, lieu pivot de la consultation
L’attente : Ce sont les espaces où le patient attend physiquement et mentalement. Il s’agit d’une durée qui se situe entre 2 moments : celui qui la précède, où l’on se déplace vers l’attente, et celui qui la suit, où nous sommes convoqués ou nous quittons l’hôpital.
La plupart d’entre eux viennent accompagnés, souvent par un proche de la famille : Le fils, la mère, la petite-fille, le mari ou la conjointe …
Il y a un grand respect de l’intimité et de la sphère privée de chacun, puisque la salle d’attente est très calme, même lors des « rush » de début de semaine. Les patients profitent de ce temps pour réfléchir, pour discuter amicalement, ou pour détendre l’atmosphère.
Echange avec le Professeur SIBILIA, chef de service
Centré-patient, mais moins appuyé-accompagnant : le rôle de l’accompagnant reste annexe. Mais il a parfois un rôle sans le vouloir, vient se permettre de répondre à la place du patient. Comme s’il était aussi concerné par la maladie, il l’a supporte aussi.
Des profils types de patient ?
L’obsessionnel : qui est prends tout en note, calcul, patient hyper-expert, par prudence, par nécessité.
Le déni : Qui se s’intéresse pas à sa maladie car déjà assimilé et fataliste face à celle-ci.
L’hôpital comme premier réflexe, premier refuge d’une « atteinte à la santé » (maladie, blessure). Première autorité du soin.
Quelles évolutions de l’histoire de la rhumathologie ?
« C’est une discipline jeune qui s’est rapidement développé s’est dernière décennies, après la guerre. Elle évolue rapidement, ainsi que le métier, c’est un métier qui est sans cesse questionné, ou nous professionnel, face à tous ces cas particuliers, nous sommes souvent dépourvu, et cherchons avec le patient à prendre en charge sa santé physique et mentale ».
« Le malade est en impasse, face à lui-même, c’est un chemin personnelle qu’il doit souvent affronter seul ».
« C’est impossible de préparer avant la posture de maladie » ?
L’ équipe de personnels
« l’équipe est toute entière, unie. C’est plus un hôpital pour nous, c’est chez nous, nous sommes à l’aise », Ils sont rassurés, se connaissent bien et savent travailler les uns avec les autres « Même si chacun à ses petits défauts, ce sont des personnes d’une grande force ».
« Tout le temps, Tout le temps je suis fière d’eux, à chaque instants ».
« Je suis étonné parfois de la capacité de certain patient à trouver une ressource psychologique remarquable ».
« être heureux est parfois l’un des meilleurs leviers d’un rétablissement ».
Echangeons avec l'attachée scientifique hospitalière
« On essaye que les médicaments soient le plus personnalisable possible, s’adaptant à la grande diversité des profils de patients : la spécificité de leur maladie, leur vécu personnel ou bien le contexte social dans lequel ils évoluent. Ça c’est le rôle de la stratégie d’optimisation thérapeutique, nous visons une prise en charge le plus tôt possible, s’adaptant tout au long de l’évolution de la maladie en respectant au mieux le patient ».
L’hôpital de jour du secteur rhumatologie du CHU de Hautepierre nous ouvre ses portes.
Mandatés par la fabrique de l’hospitalité, celle-ci nous accompagnée sur le terrain :
Nous déambulons dans l’hôpital avec le filtre circulation sur nos yeux.
Les flux s’entremêlent. Ils faudrait repenser leur gestion.
Où faut-il aller pour prendre rendez-vous ? Hôpital de Jour, Hôpital de Jour, Hôpital de Jour.
Prise en charge, consultations, soin, pause repas et période de surveillance, les allées et venues des patients dans le services se multiplient.
Comment faciliter ces déplacements ?
Telle est notre mission!
Anita, infirmière à l’hôpital de jour, nous guide dans le service.
Maintenant qu’elle nous a expliqué sa journée type et celle des patients, nous entrons en investigations. La réalité du service !
Bonjour Mr, voici un jeu de carte qui vous permet d’établir un scénario de votre journée en hôpital de jour, voudriez vous essayer avec nous ??
Pour faire partager et travailler plus en détail sur le parcours réalisé par le patient, nous nous équipons d’une caméra. Nous l’installons tout d’abord sur un patient, puis sur une infirmière. Voici les réelles dynamique du parcours, les moments d’attente ou d’action. La caméra vient souligner les gestes, la prise de conscience est là!
Après trois semaines d’immersion au sein de l’hôpital de jour, nous avons décidé de nous atteler à la restructuration de l’espace actuellement proposé, pour favoriser l’efficacité et le confort du parcours.
Le mot d’ordre est ADAPTE, aux patients, aux soignants, EFFICACITE HOSPITALITE
Nous allons donc travailler les salles d’attente, les salles de soin, l’accueil.
Le coin repas déménage ! La lumière naturelle quand on mange c’est mieux. Il pourra même se transformer en salle d’atelier. Eh oui on ne mange pas toute la journée, ce serait dommage de perdre tant d’espace.
D’un côté la salle blabla de l’autre la salle dodo :
Les deux salles d’attente permettent de varier les atmosphères.
Un premier espace favorise l’échange, la discussion et offre la possibilité d’engager des ateliers avec les patients.
Un second espace propose plus de tranquillité.
Mais quoi que le patient choisisse, il doit être CONFORTABLEMENT installé !
Un espace adaptable aux activités, aux envies et aux parcours. Nous facilitons donc la mobilité du mobilier. DEPLACER SANS DANGERS
Le pôle technique est centralisé et permet la distribution des salle d’attente. La circulation circulaire.
Notre groupe a pour rôle premier de faire le lien entre chaque collectif d’étudiants. De ce fait nous nous sommes baptisés le Nid, dans lequel vient se rencontrer, échanger tous les oiseaux, les 5 autres groupes. Notre mission secondaire est de comprendre et donner à voir la manière dont fonctionne l’éducation thérapeutique entre tous les acteurs.
L’objectif de cette résidence consiste enfin à proposer un service idéal, une utopie pour une maison de soin qui aurait pour mission l’éducation thérapeutique.
Pour se faire, il nous semble nécessaire d’interagir avec les autres équipes et d’adopter un regard global afin d’appréhender les différentes partitions du service.
Lors de notre première journée dans le service de rhumatologie, nous avons échangé avec diverses personnes, autant des médecins, des patients que des accompagnants et des membres du personnel paramédical.
Pour nos premiers pas dans le service, nous avons mis en place deux outils de médiations. Nous les avons conçu de manière relativement ouverte afin de récolter tout types d’informations, de la part des différentes typologies de personnes présentes.
« La zoomeuse » : objet permettant d’illustrer un point du vue personnel en faisant le focus sur un élément marquant de leur quotidien.
« Les cartes de vie », une dizaine de cartes plastifiées, représentant des lieux de vie comme la cuisine, la ville, le travail, sont présentées aux patients. Il peut s’y projeter et utiliser le support comme témoin de son expérience personnelle. Il s’agit de déclencher le dialogue et nous préparer à recueillir une grande variété d’informations. La diversité des témoignages nous permet de nourrir l’analyse préalable à l’élaboration d’un cahier des charges, nous adoptons ainsi une posture qui s’inscrit dans l’esprit de l’apprentissage thérapeutique en considérant le patient comme acteur essentiel dans l’élaboration d’un programme de santé.
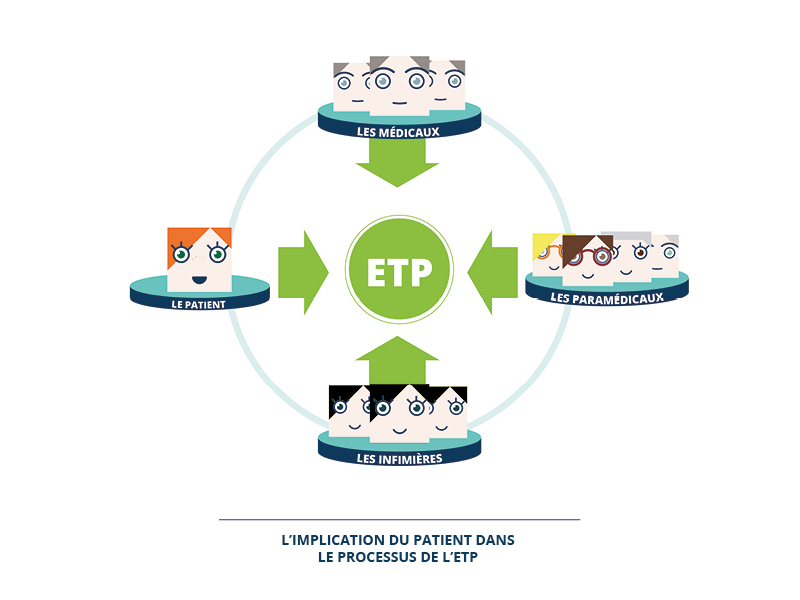
Ces objets de médiations nous ont permis d’entrevoir progressivement l’organisation du service et distinguer les trois acteurs majeurs indissociables, opérant en synergie :
Les médicaux :
Les rhumatologues appartiennent à la branche « soin » du service. Ils dispensent des soins médicamenteux.
Les infirmières sont au contact du patient, pour administrer les traitements prescrits par les médecins.
Les paramédicaux :
Ils appartiennent aussi à la branche des soins mais délivrent des traitements non médicamenteux. Ce sont des orthèses, de la rééducation, conseils alimentaires et hygiène de vie… On y retrouve des ergothérapeutes, kinésithérapeutes, diététiciennes, pharmaciennes, psychologues, assistantes sociales. Il s’avère rapidement que ces professions sont assez souvent méconnues du grand public et donc difficiles à identifier pour le “nouveau” malade.
Les patients:
Les personnes touchées par une pathologie concernant le service rhumatologie se rendent souvent à l’hôpital accompagnés de leur proches. Les patients vont à l’hôpital pour une consultation ou une hospitalisation en hôpital de jour. Il arrive malheureusement que certains patients soient hospitalisés quelques jours pour des analyses plus conséquentes ou pour recevoir un traitement particulier en période de crise.
Arrêt sur l'Éducation Thérapeutique
L’éducation thérapeutique fait intervenir médecins, paramédicaux et patients. L’objectif est d’augmenter la capacité d’adaptation des personnes touchées (patients, aidants, proches) afin d’améliorer leur qualité de vie par la compréhension et la connaissance de la pathologie. Il nous importe de considérer autant le malade que ses proches. Le degré d’autonomie va varier selon les âges, les catégories socio-professionnelles, les motivations, les cultures… Certains patients ne chercheront pas à être autonomes et intègreront les gestes élémentaires pour « survivre » avec la maladie. D’autres au contraire deviendront patients-ressources, totalement conscients du comportement à adopter et prêt à faire part de leur expérience pour aider leurs pairs autour d’eux. Ce programme vise à placer le patient dans le processus de réflexion et d’action en partant de ses besoins, de son projet de vie.
L’ETP concernant le traitement médicamenteux consiste, entre autres, à apprendre à s’administrer la piqûre sous-cutanée, à reconnaître les contre-indications à la perfusion en cas d’infection, la prise des traitements de fond et de crise et de comprendre leurs effets sur le métabolisme.
L’ETP concernant les traitements non-médicamenteux est plus vaste : « orthèses, posture, hygiène de vie, etc…”
L’ETP se pratique de manière individuelle, de patient à patient ou de patient au personnel médical mais aussi dans le cadre d’ateliers de groupe : scénario, mise en situation, jeux de rôle…
L’échange d’expériences entre pairs est primordiale. Les patients sont très réceptifs aux témoignages et aux conseils dispensés par les autres malades lors de ces temps de partage.
Malgré la volonté de l’équipe de pédagogie thérapeutique, les proches ne sont pas encore totalement intégrés lors de ces programmes.
Il faut aussi préciser que l’ETP n’a pas seulement pour vocation d’acquérir des connaissances, compétences sur la maladie et le traitement, c’est aussi comprendre sa maladie, se l’approprier. Il faut aussi que le patient réussisse à faire une place acceptable à cette maladie dans sa vie grâce à la mise en place d’outil psychologique : « accepter de vivre avec non pas un ennemi mais une maladie chronique qu’il doit s’approprier » Alain Golay — diabétologue, précurseur de l’ETP. Enfin, la concrétisation de cette éducation est de faire en sorte que le patient continue à se développer, à grandir et évoluer.
Après avoir mis en lumière le fonctionnement du service de rhumatologie, il est maintenant temps de réintégrer notre approche analytique dans un déroulement scénarisé des différents champs d’applications possibles.
Les questions en termes de localisation, d’identité, d’acteurs et de circulation des informations vont se définir sous différentes temporalités en fonction du degré d’utopie de chacune des réponses. Le lieu se doit d’intégrer un espace représentatif de l’esprit participatif et des stratégies pédagogiques menées de façon personnalisés.
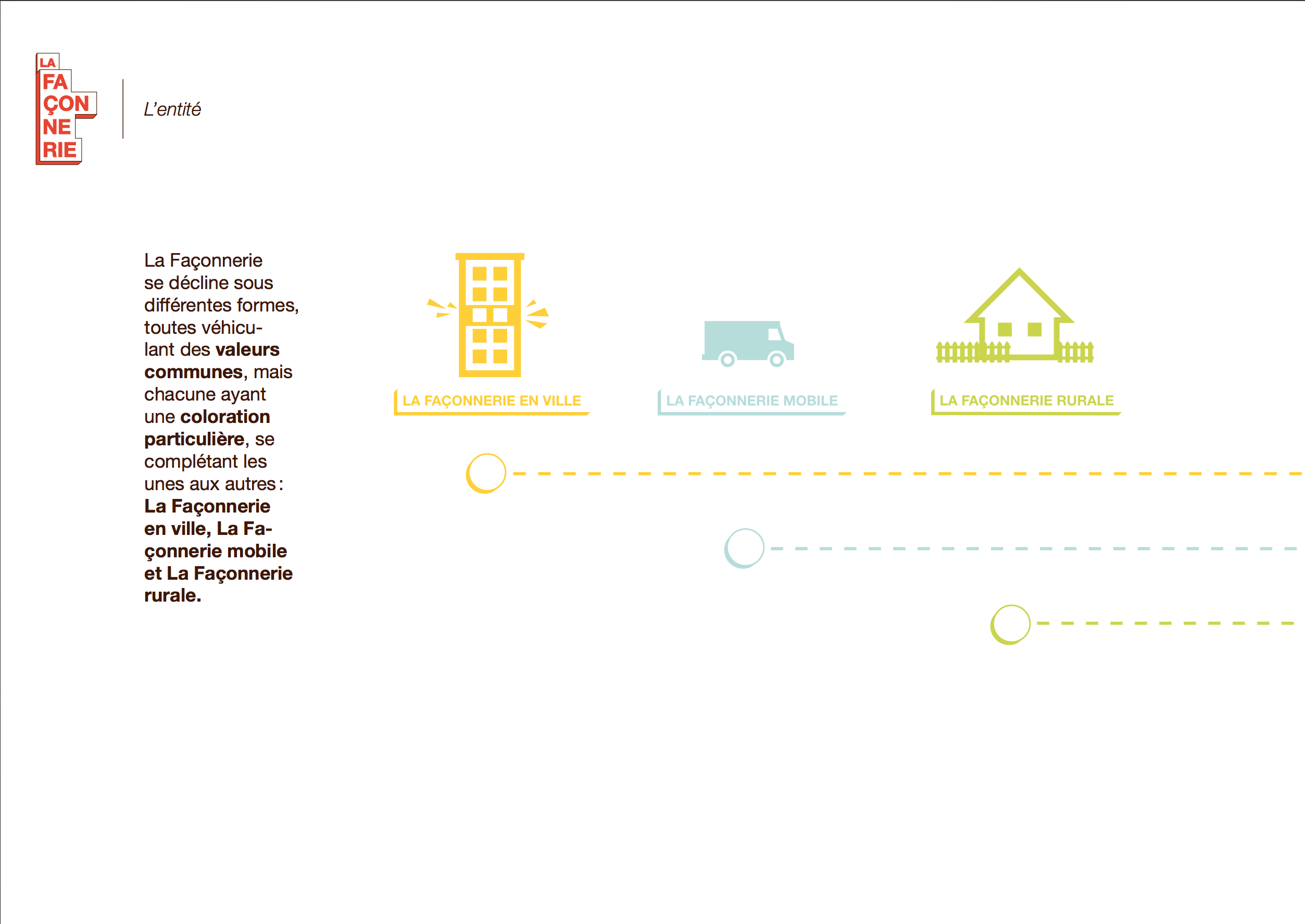
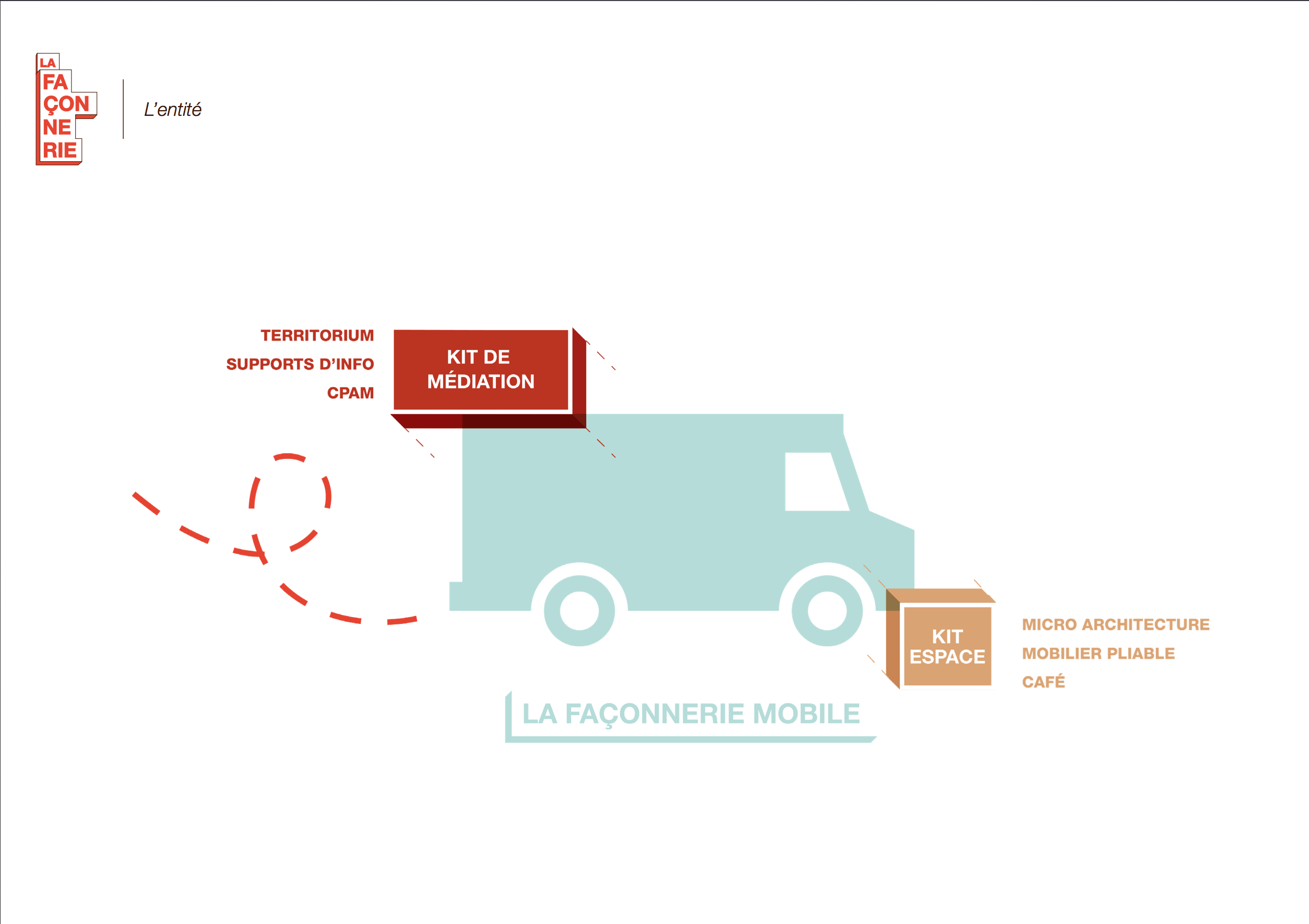
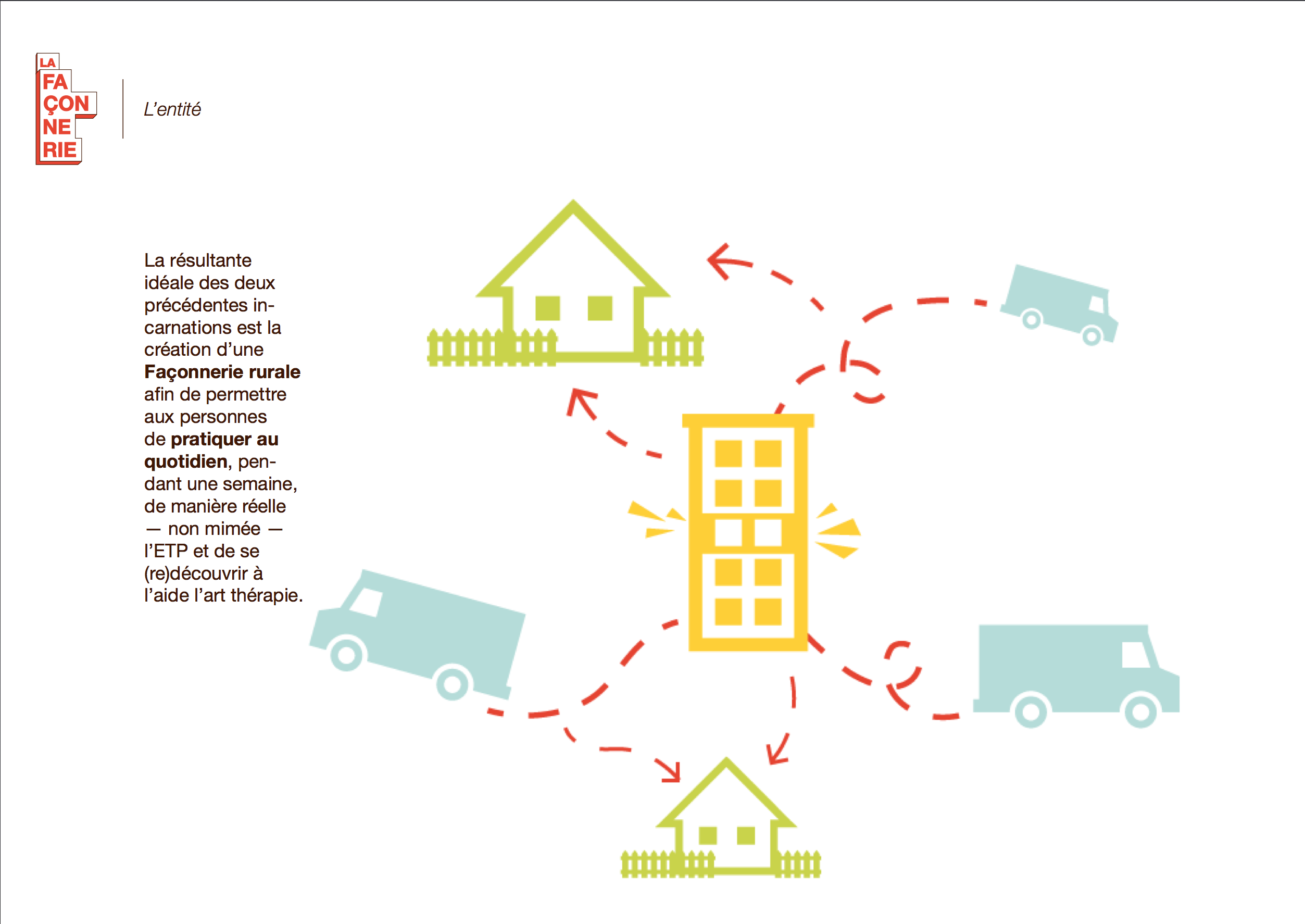
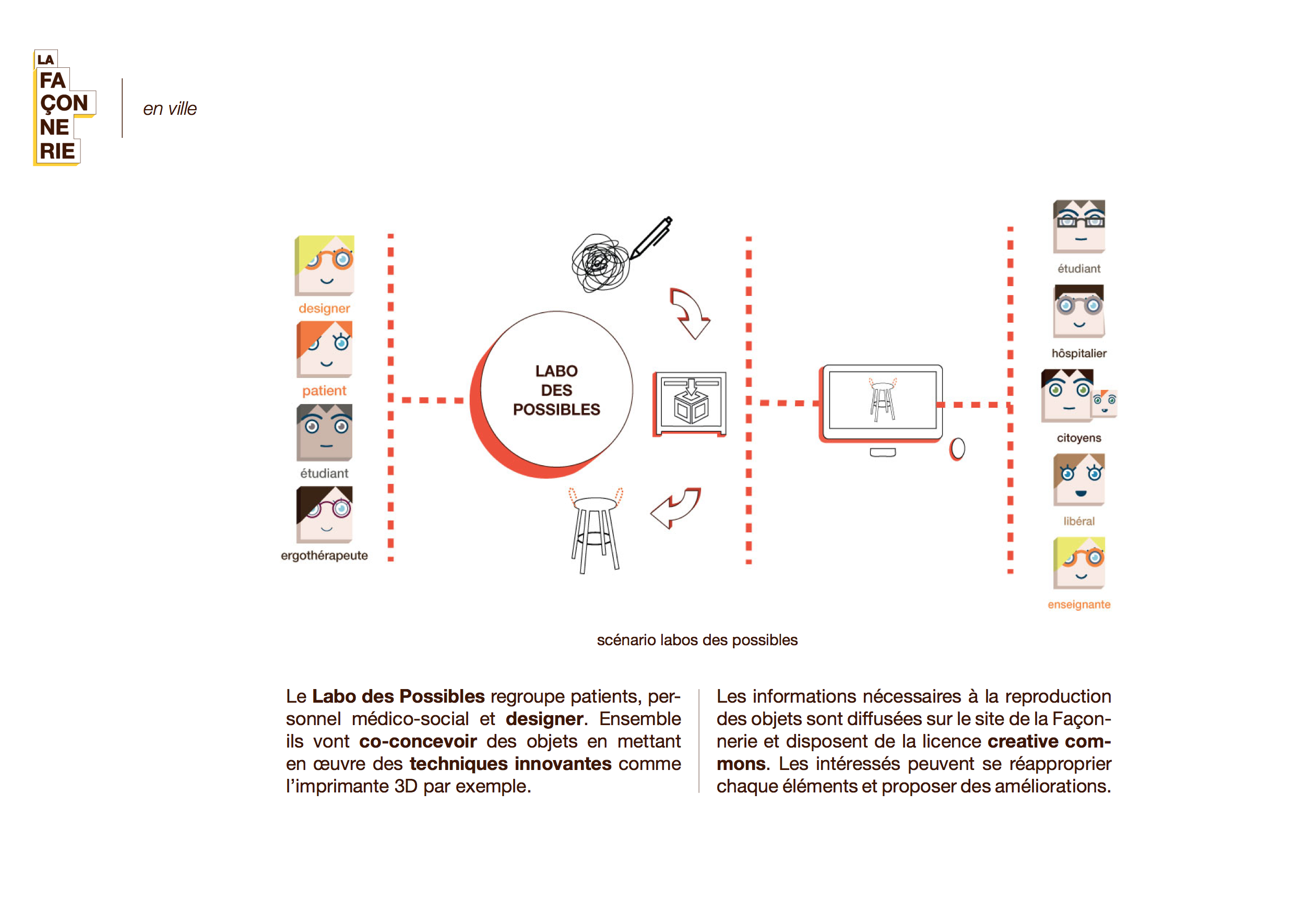
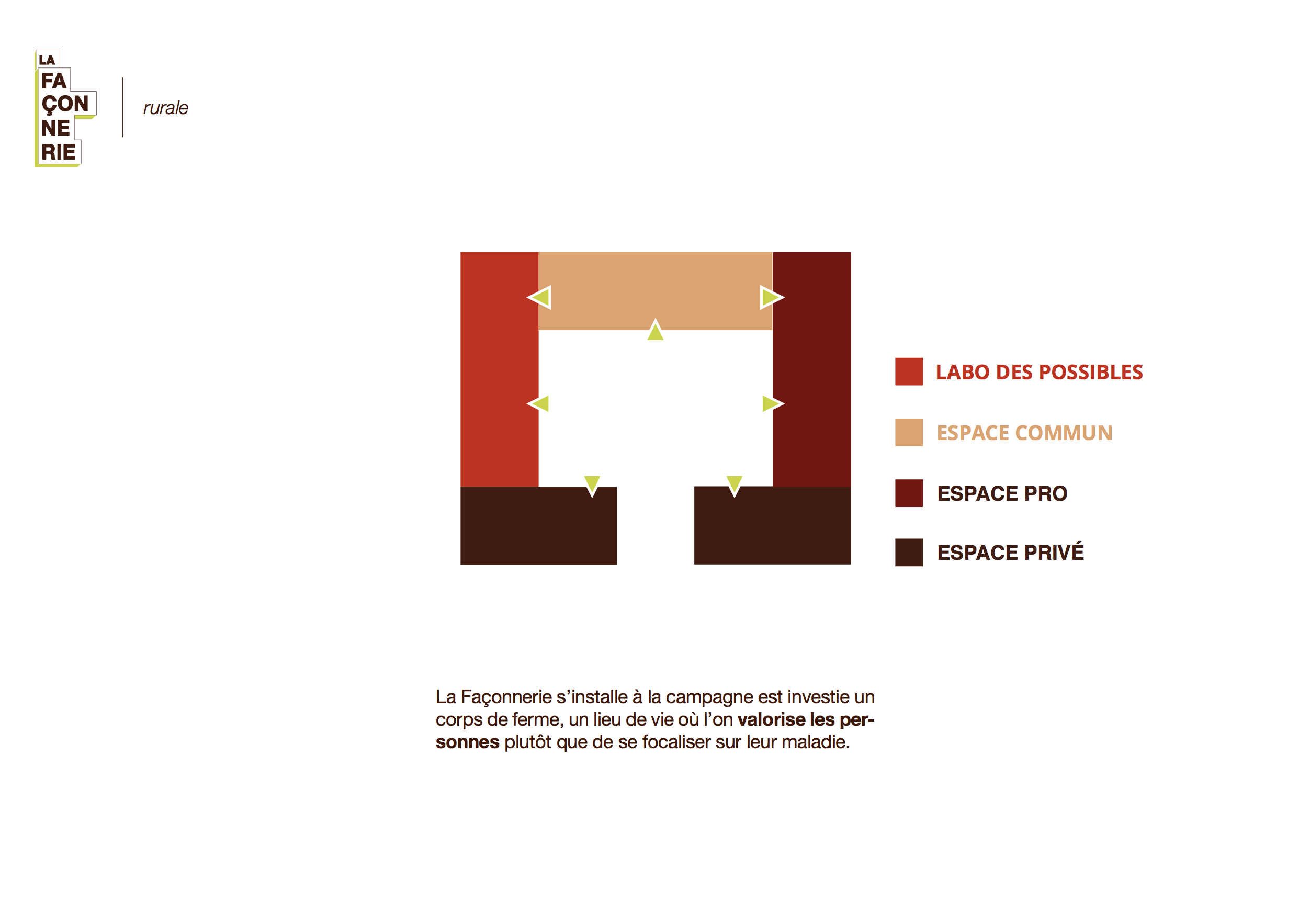
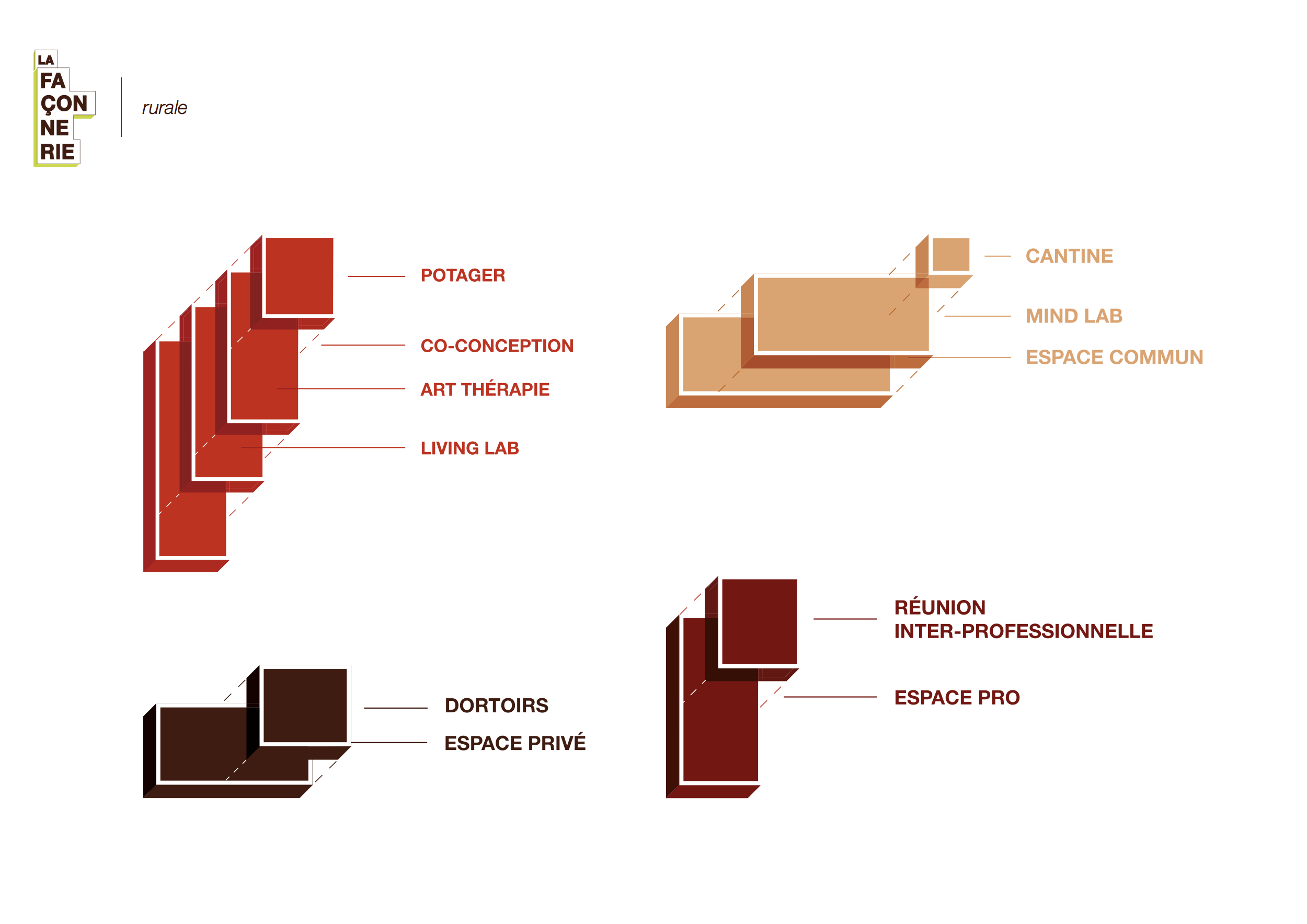
Plutôt qu’un lieu de soin, nous proposons un lieu de vie où l’on valorise les personnes au lieu de se focaliser sur la maladie.
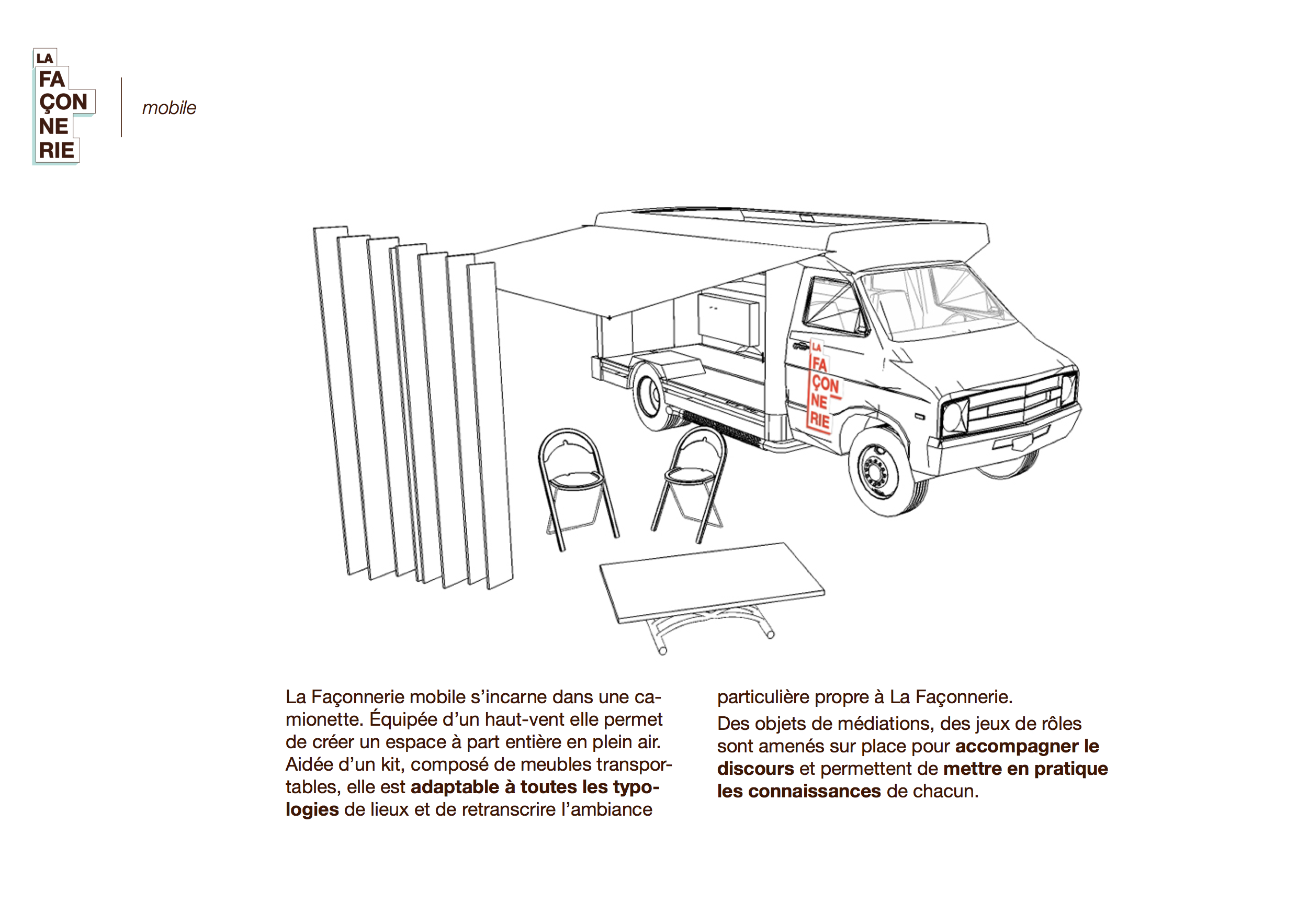
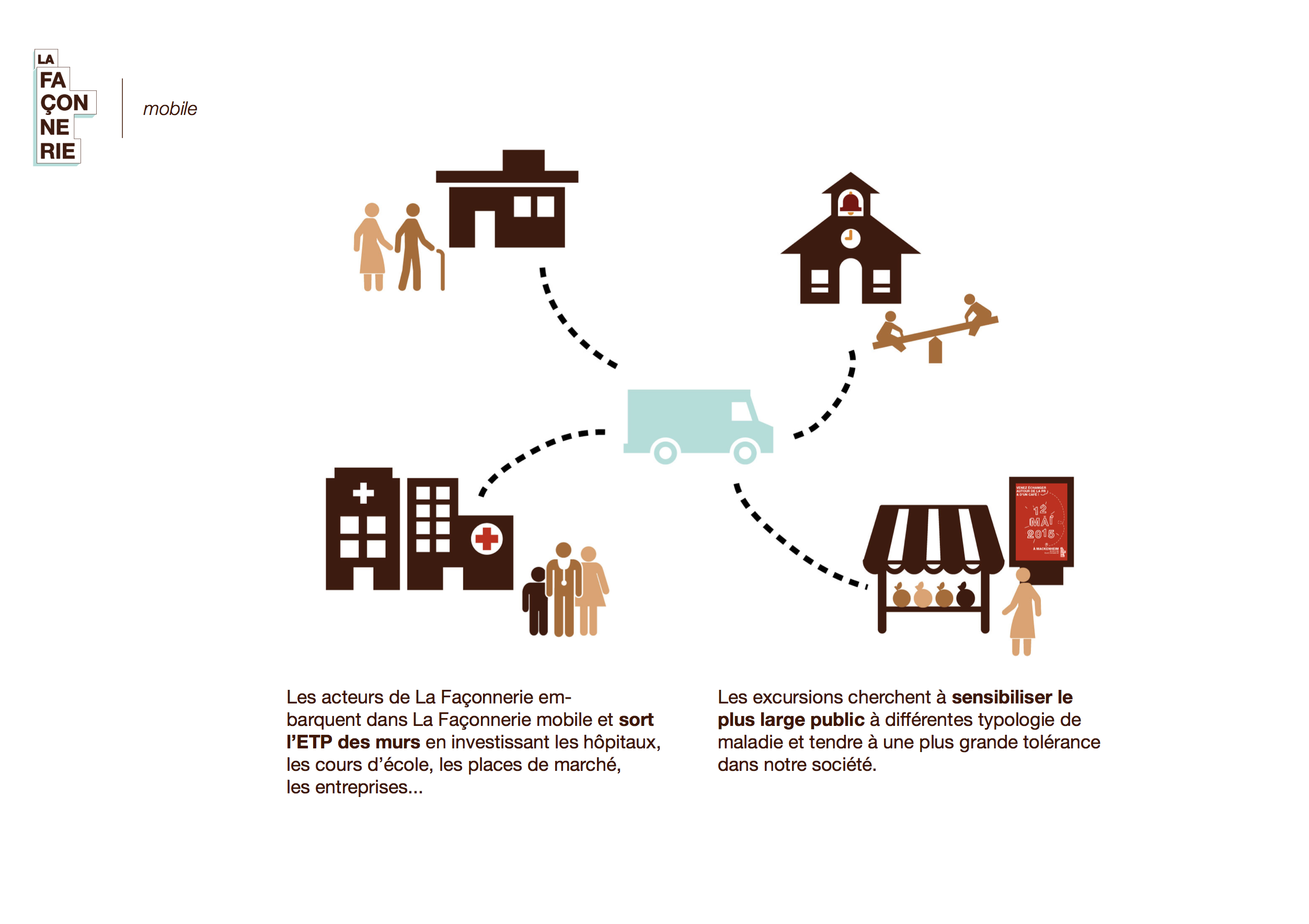
Ce tiers-lieu, qui n’est ni l’hôpital, ni l’habitat du patient, pourra exister sous diverses formes : mobile/immobile, urbain/rural, annexe, ….
Les proches seront associés aux ateliers et pourront aussi s’y rendre de manière autonome. Leur statut d’accompagnant leur confère un rôle important, car ils partagent le quotidien des personnes malades.
En fonction de l’angle selon lequel est perçu la maladie, les visiteurs du lieu pourront choisir les ateliers qui conviennent à leur attente : d’une discussion avec un partenaire-ressource à l’élaboration d’un atelier de co-conception avec proches, patients et personnels de soin.
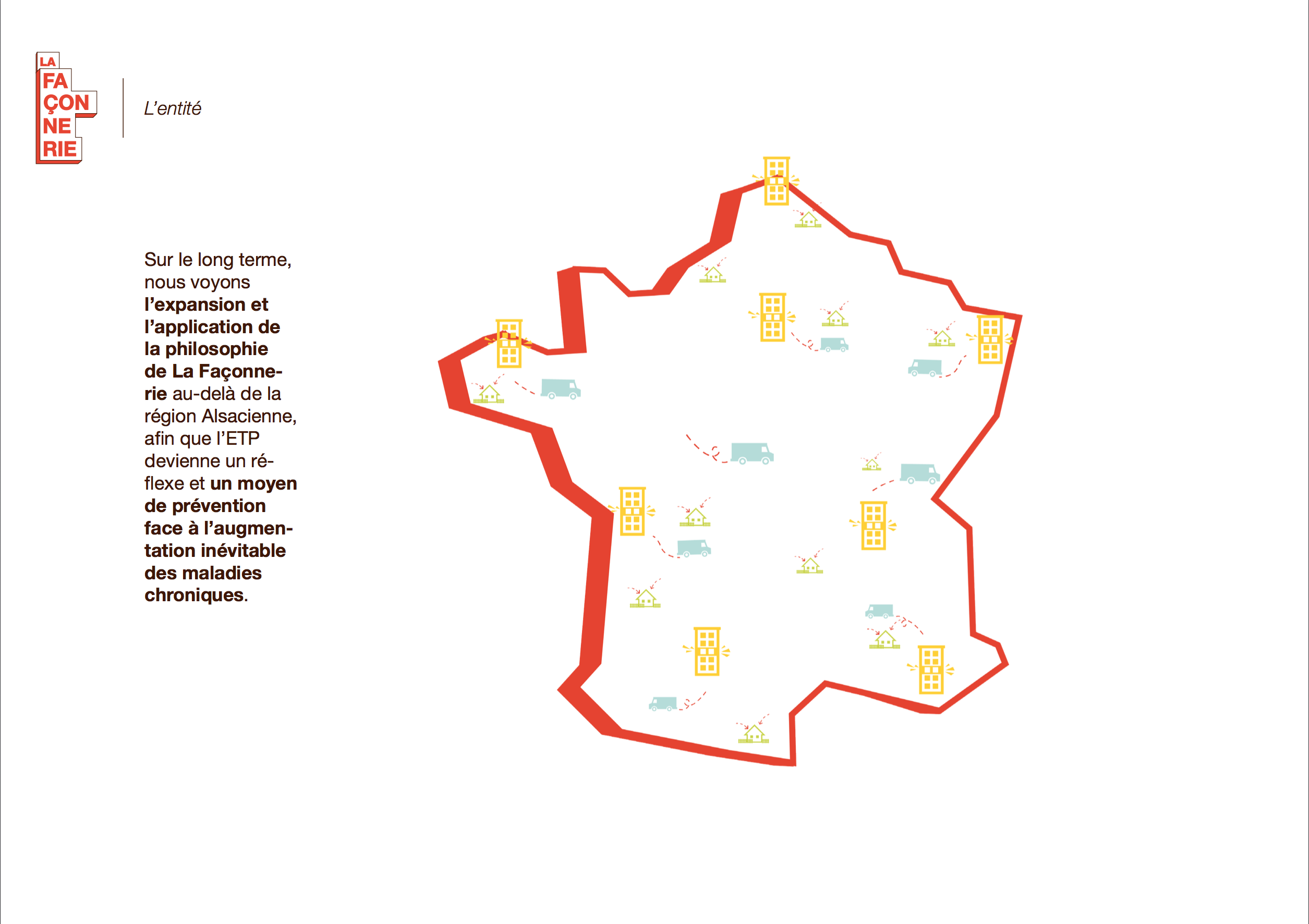
Ce lieu sera également un espace de formation pour les patients et le personnel soignant. Les compétences acquises par les deux parties seront réinjectées à l’hôpital et à plus grande échelle au sein de la société.
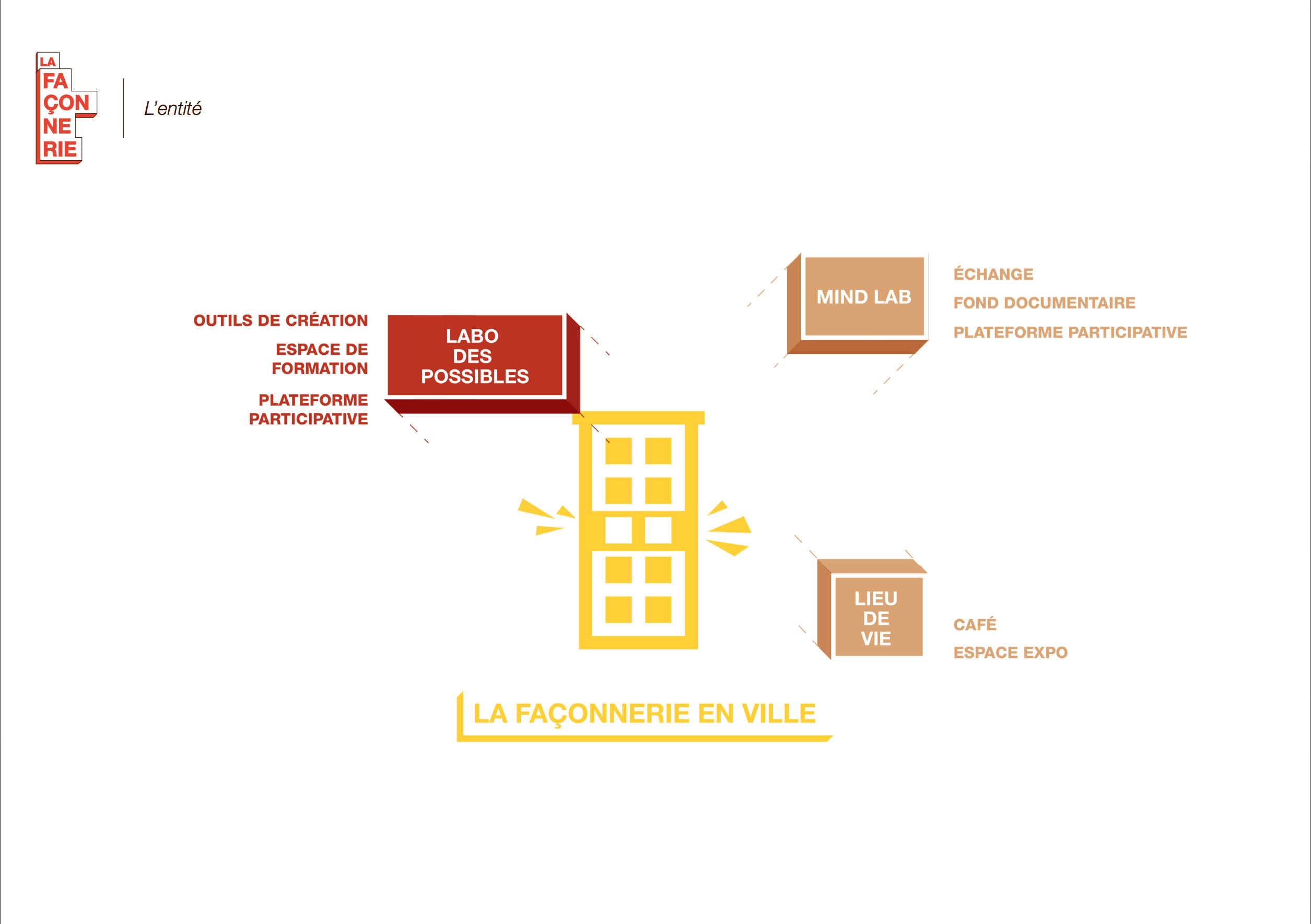
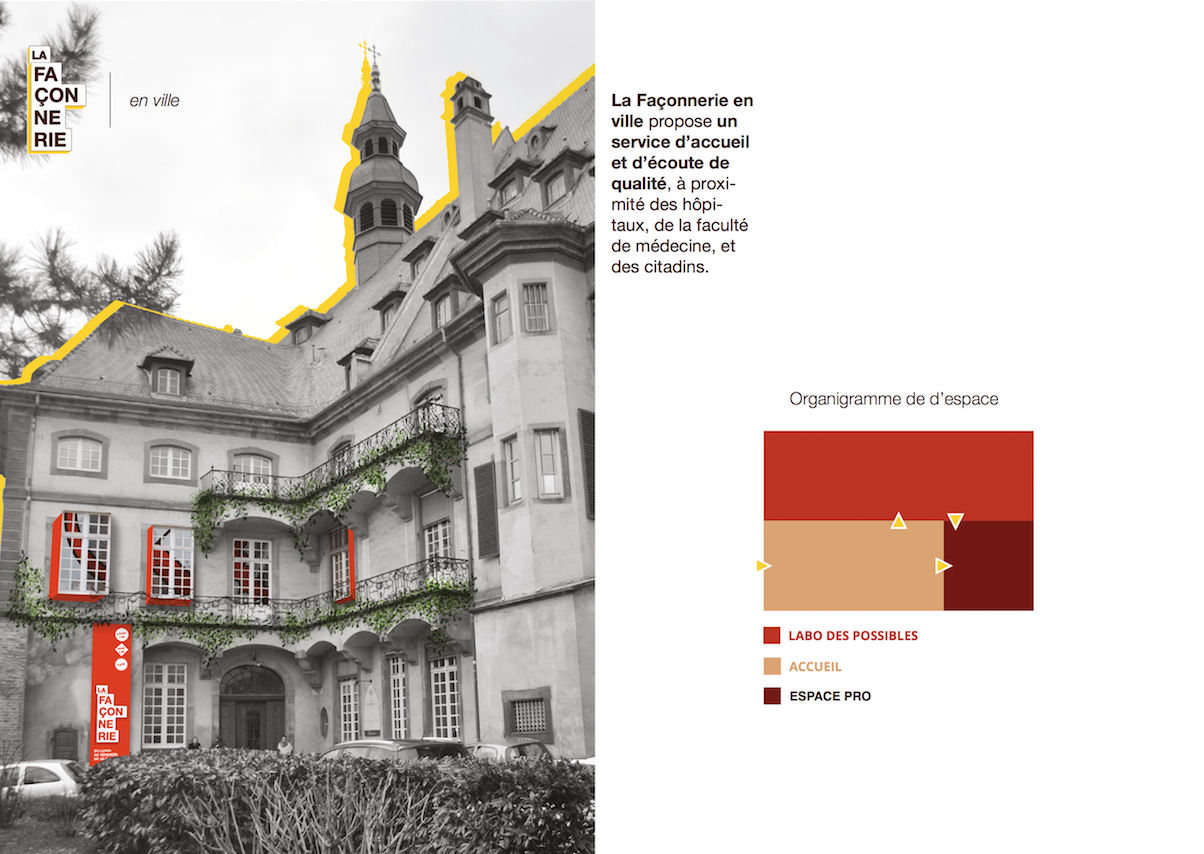
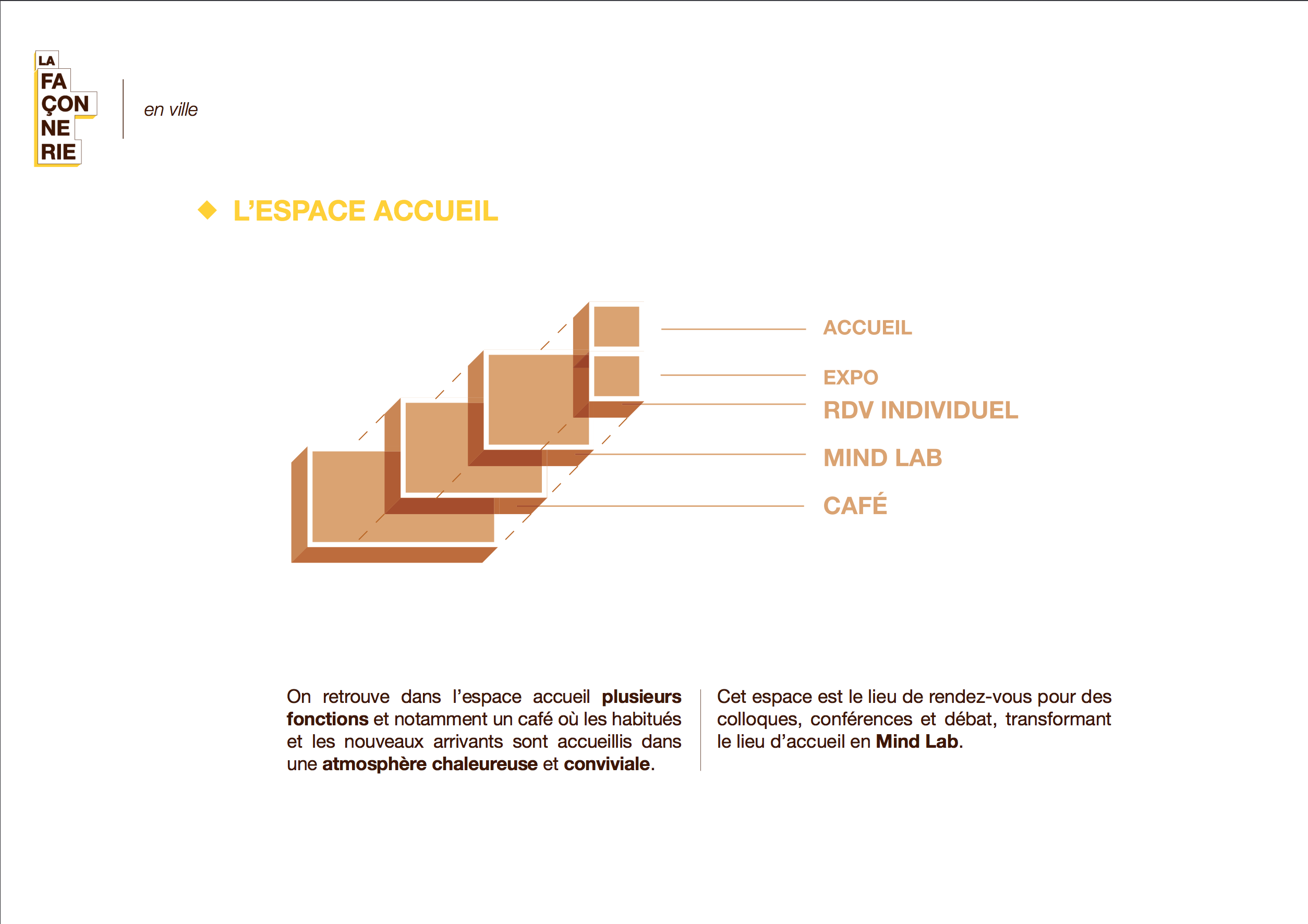
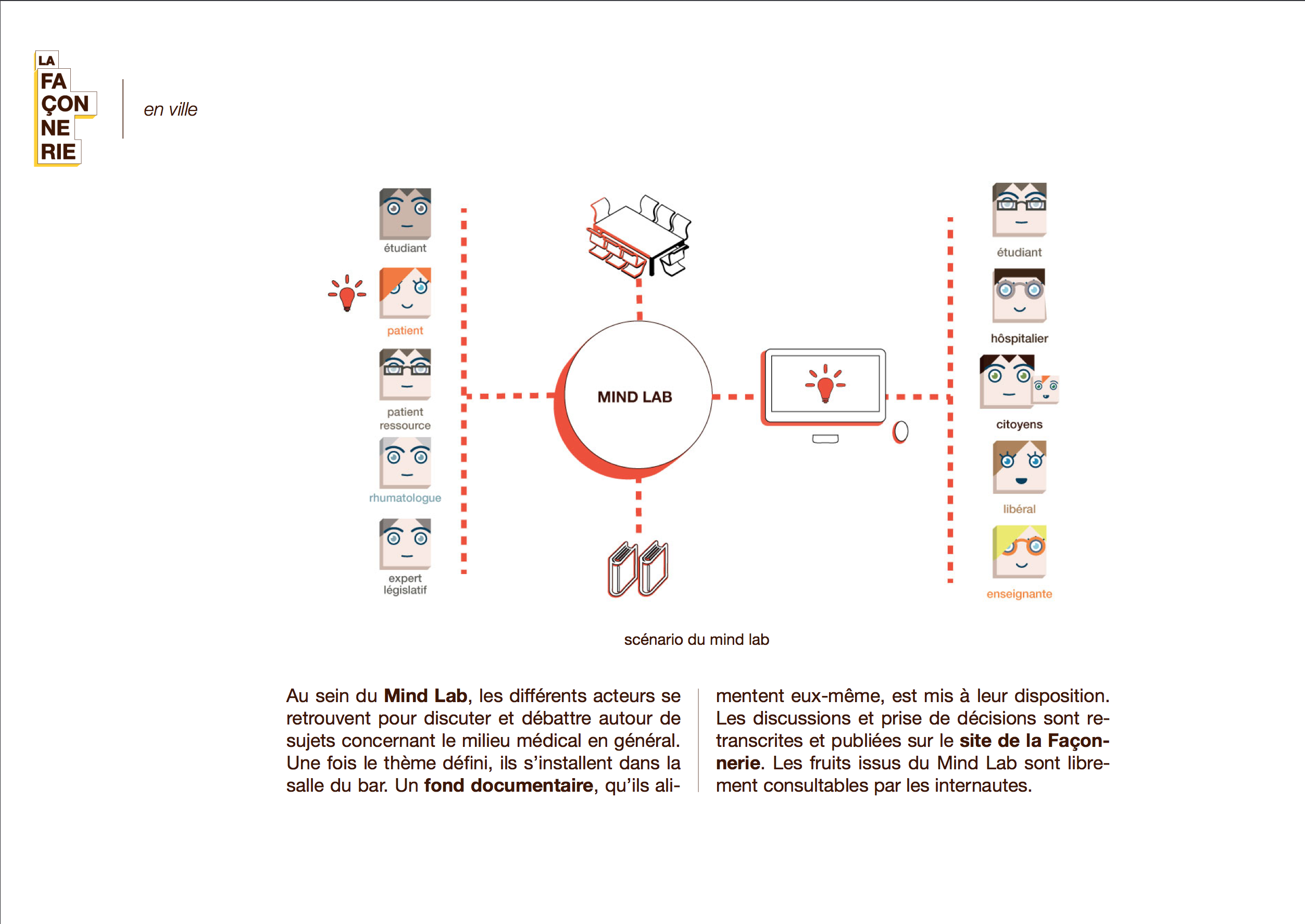
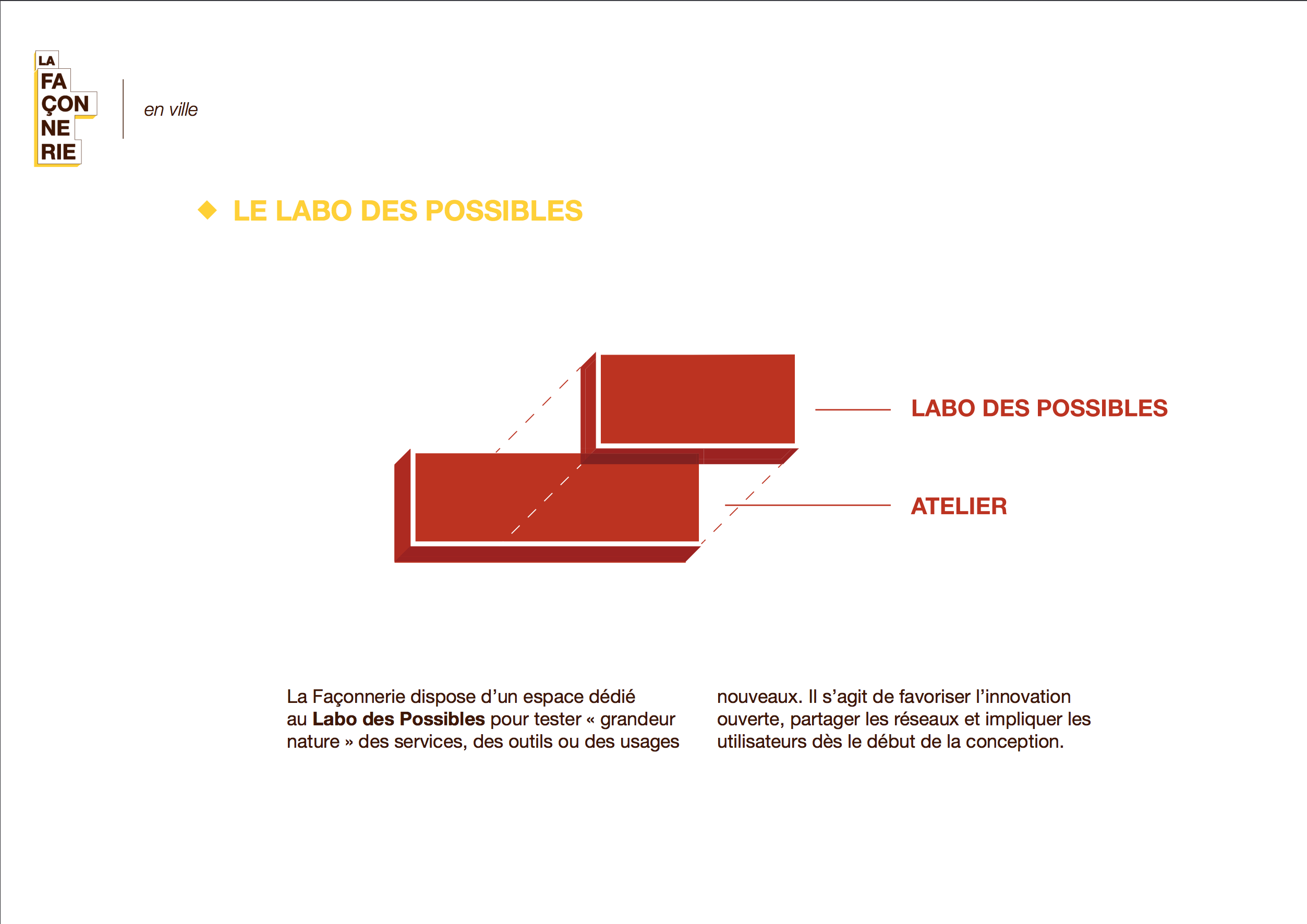
La Façonnerie
La Façonnerie n.f.
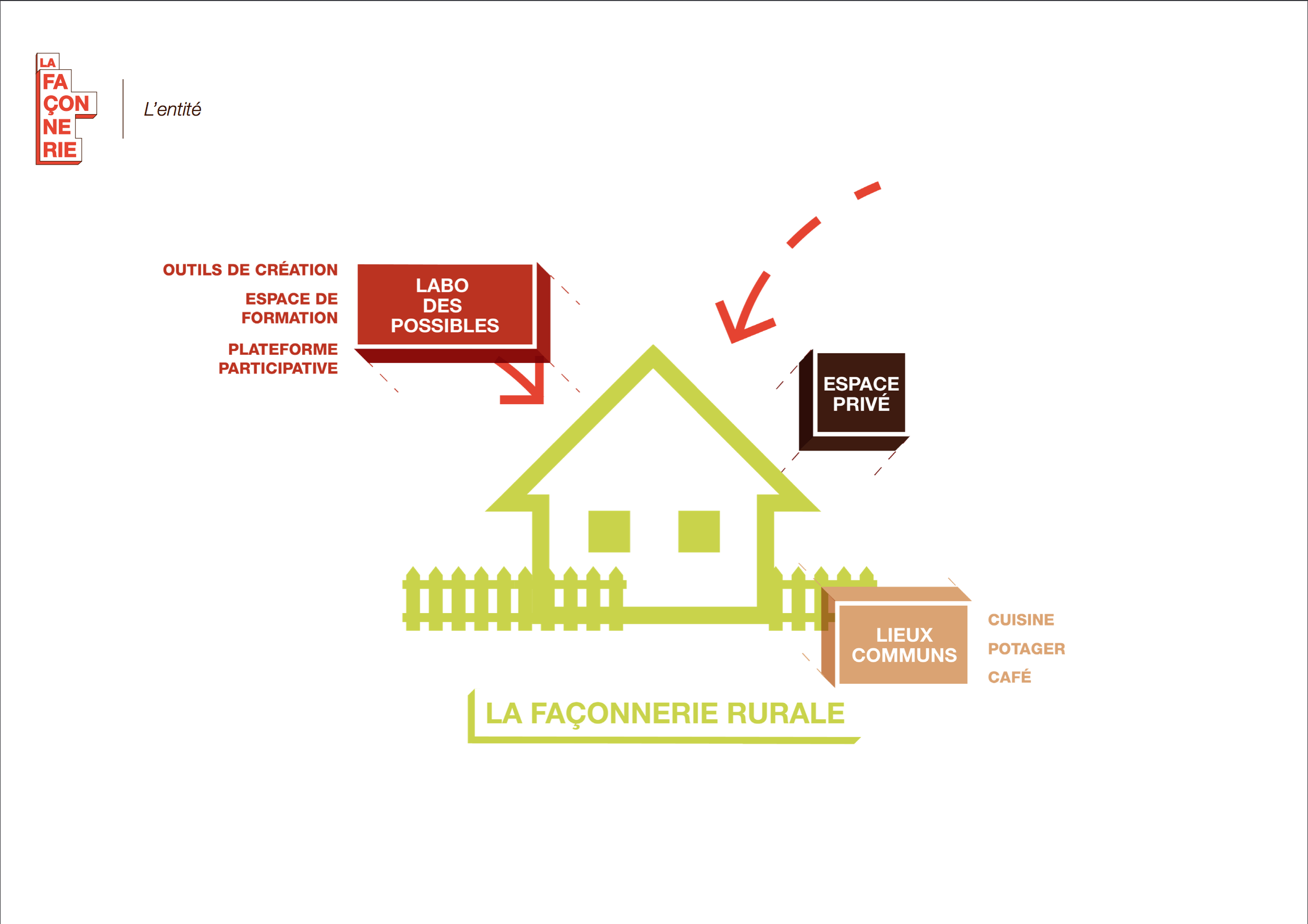
Ce nom évoque le fait de faire selon une façon. Appliqué à ce lieu, cela équivaut à faire à la façon du patient. L’objectif de cette structure est de lui donner la possibilité d’atteindre un certain niveau d’autonomie qu’il se sera lui même fixé.
Nous avons pensé cette entité comme un lieu de vie où se rencontre personnel médi- cal, paramédical, les patients, leurs proches ainsi que les étudiants des filières médicale et sociale permettant la richesse de la transdisciplinarité.
Nous avons imaginé ce lieu comme étant également un espace de formation pour les patients et le personnel soignant. Les compétences acquises par les deux parties seront réinjectées à l’hôpital et à plus grande échelle au sein de la société.
Le lieu, tenu par des patients ressources en collaboration avec le personnel de santé, permet la création de nouveaux emplois en valorisant les compétences de chacun.
/////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
/////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
/////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
Les colibris sont des petits oiseaux rapides et gourmands, toujours à l’affût de nouveaux projets. Et en voilà un ! Nous travaillons en collaboration avec la Fabrique de l’hospitalité à l’hôpital de Hautepierre, dans le service de l’hôpital de jour de rhumatologie. Les colibris sont Alain (en design produit), Alice (en design produit aussi), Guillaume (en design d’espace) et Margot (en design graphique).

Nous découvrons un nouveau terrain d’étude. Pour accéder aux services de l’hôpital de jour le patient passe par : le bureau des admissions, la consultation du médecin, la salle d’attente, et une salle de perfusion. Notre équipe a pour mission de se concentrer exclusivement sur les objets et espaces présents dans la salle d’attente et de perfusion, cela englobe aussi la salle des infirmières, et un coin de repas.
Au cours de cette première visite, nous avons pu voir les moyens dont disposaient les infirmières pour recevoir et traiter les patients. Cependant, nous nous demandons quel peut-être le point de vu de ceux qui les utilisent quotidiennement comme mensuellement.
Pour notre seconde visite, nous avons apporté un jeu de cartes : L’hospitalogie. Celui-ci est composé de cartes signifiants les objets et les espaces que nous pouvons trouver dans l’hôpital de jour. En nous servant de ce jeu de cartes pour entrer en communication avec les patients, nous avons pu constater des points de vue très différents. Cela a permis de faire état de différents besoins et de certaines difficultés.
Voici les informations que nous avons pu regrouper.
Lors de notre troisième visite, nous avons testé des outils qui répondent à certains besoins que nous avons repérés.
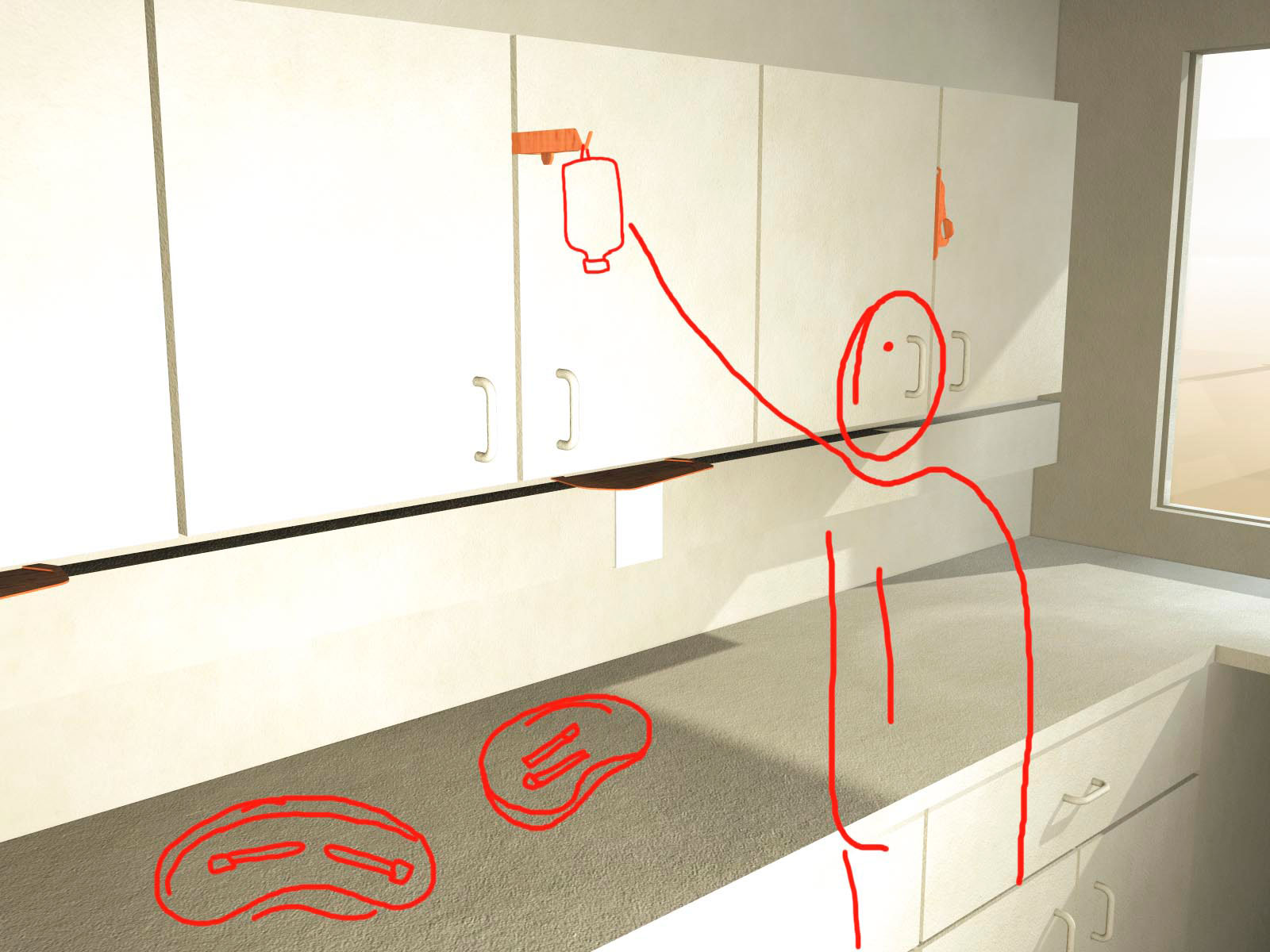
Le porte perfusion rangeable : cet objet se trouverait dans la salle des infirmières et leur permettrait de préparer les perfusions. Il remplace le support de perfusion improvisé, accroché au dessus du placard.
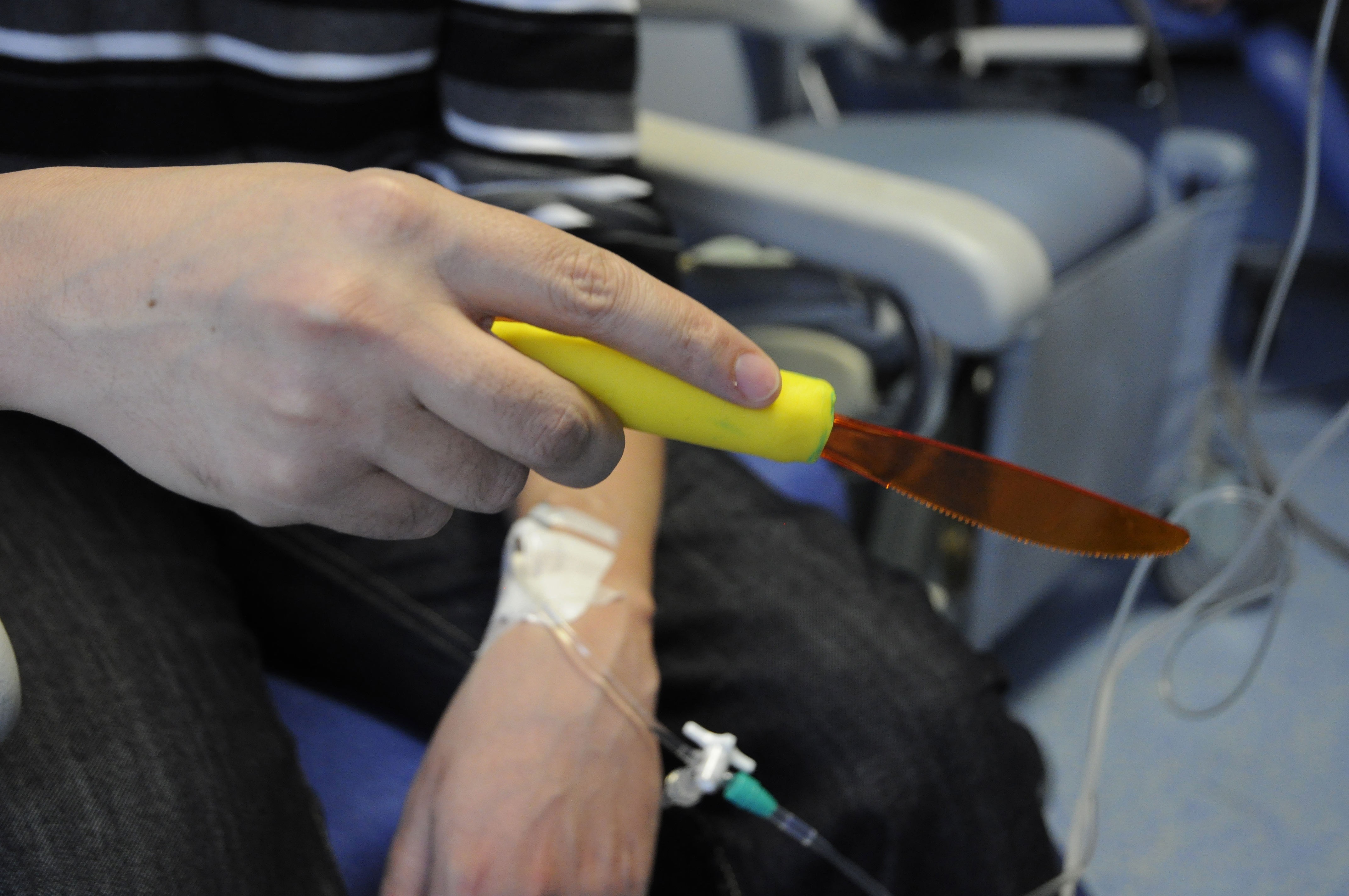
Nous avons aussi proposé des couverts avec un manche en pâte à modeler. Ainsi, les patients peuvent saisir plus facilement le manche. L’aspect et le toucher beaucoup moins rigide et froid est aussi un point intéressant.
À l’aide d’un questionnaire graphique, nous avons aussi interrogé les patients sur la localisation de leur douleur afin de définir les zones les moins sensibles. Il s’agissait pour nous d’identifier les zones de confort ergonomiques. Cependant, au fil des patients, nous avons pu constater qu’ils nous expliquaient les endroits douloureux et non l’inverse.
PRÉSENTATION MI-PARCOURS
Suite à notre immersion à l’hôpital de jour du service de rhumatologie, nous avons fait émerger plusieurs problématiques de travail à l’attention des patients comme du personnel soignant. Lors de la présentation mi-parcours, ces pistes de travail ont été présentées et validées par notre commanditaire : La Fabrique de l’Hospitalité.
Voici donc les orientations que nous allons développer.
Des outils de travail et d’organisation pour les infirmières : Le principal défi sera de libérer le plan de travail de la salle des infirmières. Occupé par les dossiers des patients celui-ci n’est pas très disponible pour la préparation des perfusions. Un porte -dossier spécifique est en développement. Son but sera aussi de rendre compte visuellement de « l’état d’avancement du dossier ». Un outils de communication entre infirmières, externes et internes. Des outils comme une potence de préparation des perfusions et d’autres sont également prévus.
Repenser le coin repas : Le manque de place nous à tout de suite frappé, tout comme le fait que les patients mangent face à un mur. Une pièce vide, attenante à l’espace restauration pourrait bien changer la donne et permettre plus de convivialité entre patients. Au delà d’une simple salle de repas, nous avons envie que cet endroit devienne un véritable Living Lab ! Un lieu d’échange et de test d’outils liées au moment du repas. Une sorte de vitrine des travaux et expérimentations menés par l’ergothérapeute. Et pourquoi pas du travail collaboratif entre patients et ergothérapeutes, car le patient partenaire c’est aussi ça !
Une proposition de couverts : Nous allons proposer une ligne de couverts destinés à être testés et qui évoluerons au fur et à mesure des retours d’expérimentations des patients. Il existe différents types de couverts spécifiques aux pathologies rencontrées en rhumatologie. Mais ce que nous proposons c’est de réfléchir à des couverts qui évoluent pendant le repas. Des couverts qui se plient aux exigences « spondilartiques » de Monsieur Henri comme aux volontés « polyarthriques » de Madame Josiane.
Une salle d’attente : Les patients viennent se faire traiter pendant parfois 4 à 5 heures. Quelques patients en profitent pour travailler, certains aimeraient plus d’intimité et d’autres encore discutent. Pourquoi ne pas repenser les usages de la salle d’attente, à travers le fauteuil et ses possibles greffes ainsi que l’organisation de l’espace.
Une identité pour l’hôpital de jour : Les espaces de soin, d’attente et de restauration seront liés par une identité visuelle cohérente mettant en avant l’unité de l’hôpital de jour, ainsi que la ré-humanisation à la fois du patient et des soignants. Cette identité rendra plus aisé la relation du patient aux espaces qui le concerne, son déplacement, ses relations, ainsi que sont avis sur l’hôpital lui-même. Nous proposons de créer un nouvreau nom : le Lab’Os, afin que les patients comme les soignants est envie de venir, de ne plus le cacher pour certain, de ne plus exprimer clairement qu’ils vont à l’hôpital mais dans le lieu qui les soignent et leur fait du bien physiquement comme moralement.
Formalisation des pistes
Le Lab’Os
Des outils de travail et d’organisation pour les infirmières : Le principal défi sera de libérer le plan de travail de la salle des infirmières. Occupé par les dossiers des patients celui-ci n’est pas très disponible pour la préparation des perfusions. Un porte -dossier spécifique est en développement. Son but sera aussi de rendre compte visuellement de «l’état d’avancement du dossier». Un outils de communication entre infirmières, externes et internes. Des outils comme une potence de préparation des perfusions et d’autres sont également prévus.
Le Living-Lab
Repenser le coin repas : Le manque de place nous à tout de suite frappé, tout comme le fait que les patients mangent face à un mur. Une pièce vide, attenante à l’espace restauration pourrait bien changer la donne et permettre plus de convivialité entre patients. Au delà d’une simple salle de repas, nous avons envie que cet endroit devienne un véritable Living Lab ! Un lieu d’échange et de test d’outils liées au moment du repas. Une sorte de vitrine des travaux et expérimentations menés par l’ergothérapeute. Et pourquoi pas du travail collaboratif entre patients et ergothérapeutes, car le patient partenaire c’est aussi ça !
Le décor : le service de rhumatologie
Notre équipe d’oiseaux aux longs becs TOUCAN (Chloë DUPUY, Anne RÉGNAULT, Élora VIX et Guillaume SALESSE) s’est rendue ce mardi dans le service de rhumatologie de l’hôpital d’Hautepierre à Strasbourg. Nous y avons rencontré Mme Sordet, médecin et chef du service concerné, ainsi que quelques membres de son équipe, notamment Marie-Odile Wagner ergothérapeute.
Cet entretien a tout d’abord porté sur la définition de la rhumatologie. Cette spécialité médicale traite tout ce qui touche à nos os et à nos articulations, un très large panel de pathologie qui sont aussi bien des maladies aiguës que chroniques.
Nous allons nous concentrer sur la polyarthrite rhumatoïde. Cette pathologie cause chez le patient une inflammation sur plusieurs articulations qui enflent et deviennent douloureuses. Le patient est alors limité dans son amplitude de mouvement et aura besoin d’un traitement tout au long de sa vie.
Le service de Mme Sordet a la particularité de développer l’éducation thérapeutique. Étant donné que le patient aura besoin de soins quotidiens, il est important de lui apprendre à être autonome. Des ateliers collectifs qui traitent de ces questions sont organisés deux fois par mois. Au cours d’une grande journée les patients présents sont invités à participer diverses activités ayant pour objectif de tester leurs connaissances sur leur maladie mais aussi de les enrichir et de découvrir les outils et les gestes qui peuvent les soulager au quotidien. Au programme de cette journée, rencontre avec un podologue, un kiné, un ergothérapeute, un infirmier et un pharmacien, qui apporte chacun leurs outils de médiation.
Ce sont ces outils thérapeutiques qui vont retenir notre attention. Nous allons entamer une première phase d’observation durant ces ateliers thérapeutiques, afin de saisir au mieux leur fonctionnement, de découvrir davantage ces outils et d’observer les interactions qu’ils créent entre les patients et le personnel hospitalier.
Nous avons assisté pour la première fois à une journée d’éducation thérapeutique, jeudi 8 Janvier. Quatre patients étaient présents. Les domaines d’interventions sont divers : rhumatologie, pharmacie, diététique, ergothérapie, assistance sociale, kinésithérapie, infirmière, … Chaque intervenant fait intervenir ses propres supports pour faire participer au mieux tous les patients, cela va de la manipulation d’objets ‘réels’ aux mini-jeux de rôle. Les participants prenant peu de notes, nous nous sommes demandé comment garder trace de la journée.
La phase d’accueil est très importante dans la journée car elle permet aux participants d’apprendre à se connaitre et donc d’être plus à l’aise lorsqu’il faudra aborder la maladie, cependant le temps principal de discussion est le repas du midi et il arrive relativement tard dans la journée. La journée s’enchaine de façon très mécanique, les participants devant se re-présenter pour chaque intervenant. Il manquerait peut-être un ‘fil rouge’ pour accompagner le déroulement de la journée.
D’une manière globale, celle journée est autant utile aux patients qu’aux intervenants médicaux car ils en apprennent beaucoup sur le quotidien de la maladie et des astuces développées par chacun des patients. Le principal objectif de cette journée est de faire se rencontrer des personnes, partageant la même maladie, dans ce moment d’échange : « c’est un évènement ! » nous dit une des participantes.
Deux semaines après notre première journée d’ETP, nous réitérons l’expérience en tant qu’observateurs de la journée d’Éducation Thérapeutique du Patient, concernant la maladie de la Spondylarthrite Ankylosante. Ce n’est pas la pathologie de notre mission mais qu’importe, nous nous sommes concentrés sur les interactions entre patients-patients et patients-intervenants, sur le déroulé et l’enchaînement des ateliers.
La journée était construite globalement de la même manière que celle pour la Polyarthrite Rhumatoïde : les intitulés des ateliers sont sensiblement les mêmes (seule la diététique est remplacée par la psychologie).
Les participants étaient vraisemblablement novices par rapport à la maladie, avides d’informations. De nombreuses prises de notes et questions importantes ont animé chaque atelier. Les apports théoriques des animateurs ont donc été essentiels.
Il y a eu une belle énergie de groupe où la prise de parole était également répartie et les échanges d’expériences personnelles étaient nombreux.Tous les participants ont d’ailleurs verbalisé leur enthousiasme quant à la journée pendant le dernier atelier, lorsque la psychologue leur a posé la question.
Cette journée d’ETP était donc très différente de celle du 8 Janvier où les patients étaient déjà experts de leur maladie.
On se rend d’autant plus compte alors que les animateurs s’adaptent aux attentes des participants et ainsi, chaque session d’ETP est unique.
Vendredi 23 janvier, nous rendons compte de nos observations et pistes de projet devant l’ensemble de la classe, la Fabrique de l’Hospitalité et l’équipe pédagogique.
Sous forme de roman photo, nos pistes sont énoncées :
- nous repensons le format de ces journées et requestionnons le lieu. Nous voulons faire en sorte que l’ETP soit un tout et ait un fil conducteur qui lient les différents ateliers. Nous proposons de rassembler ces 2 journées en une seule, avec des ateliers invitant davantage à la pratique. Une piste plus prospective, où nous pensons aussi à la diffusion de l’ETP et à sa valorisation.
- nous proposons un ensemble d’outils d’accompagnement de l’ETP. Ces objets serviraient notamment à faciliter l’illustration des propos des soignants au tableau, à faciliter le démarrage des ateliers ainsi qu’à permettre un retour plus performant pour les soignants et les patients.
Jeudi 29 janvier : réunion de bilan des deux dernières journées avec l'équipe de l'ETP
Autour d’un repas, nous avons eu l’opportunité de retrouver l’équipe médicale chargée des ETP. Dix soignantes étaient présentes dont une patiente experte ! « Je ne suis pas encore experte, et je préfère le terme partenaire » nous a t-elle confié. Nous sommes ravis de cette rencontre ainsi que de la curiosité et l’implication de la patiente partenaire pour notre projet.
Nous avons participé au débriefing des deux dernières journées d’ETP. L’équipe a partagé les retours des patients, grâce aux fiches que ces derniers avaient remplies au cours de la journée et à l’expérience personnelle des soignants. « Globalement les gens sont très contents » : effectivement nous avons observé que dans l’ensemble les patients cochent la case « très satisfaisant ». On se demande alors si ce retour ne pourrait pas être plus constructif.
L’équipe nous a confié qu’effectivement le démarrage des ateliers est souvent difficile. Elle a également souligné qu’il est très important de tenir les timings de la journée.
Nous leur avons brièvement présenté quelques pistes de recherches sur lesquelles nous travaillons, nous permettant ainsi d’avoir un retour, notamment sur l’importance de « ne pas figer les choses avec des étiquettes », de laisser une part de liberté aux patients concernant les thématiques qu’ils souhaitent aborder.
Nous avons hâte de poursuivre la co-conception des outils de l’ETP avec cette équipe dynamique et de lui présenter dans quelques jours l’avancée de nos projets!
Vendredi 6 février : test in situ !
Nous avons eu l’opportunité, vendredi 6 février, de tester une partie du plateau de jeu que nous avons conçu spécialement pour les séances d’ETP. L’objectif de cet atelier était pour nous de vérifier le bon fonctionnement du dispositif et d’avoir des retours, aussi bien de la part des patients que de la part des soignants. Ce jeu ayant pour objectif de renforcer le lien social au cours des journées d’ETP, d’amener les patients à se confier, à partager entre eux, aussi bien sur la maladie que sur des thématiques plus légères.
Pour cette activité nous avons invité Mariannick, une patiente experte, à prendre place en tant que maître du jeu, un rôle qu’elle a remplit à merveille ! Ainsi, les sujets de conversation et les temps de parole ont été correctement distribués, permettant aux 5 patients de se confier et partager leurs anecdotes du quotidien avec la maladie. Nous avons été heureux de constater le bon fonctionnement de l’activité dans son ensemble. « C’est un support qui nous permet d’aborder des sujets de conversation sans complexe, et d’apprendre à nous connaître », nous a confié une patiente.
Nous développons alors le jeu pour le rendre adaptable aux différents ateliers de la journée.
Vendredi 13 février : présentation finale !
Réunis dans la salle des fêtes de l’Hôpital Civil de Strasbourg, nous avons présenté et exposé nos projets devant le corps médical du service de rhumatologie de Hautepierre. Cette journée a été très riche en informations pour nous et pour les professionnels de santé présents, qui ont apprécié la cohérence du projet vis à vis de leurs problématiques.
Nous avons donné à voir la journée via des dispositifs in situ. Nous avons également revu le format de la journée et son organisation. Puis nous avons exposé nos idées pour prolonger l’expérience de la journée d’ETP.
Nous continuerons ce projet avec grand plaisir, si cette opportunité s’offre à nous.
Ce projet a été mené par le collectif TOUCAN
Chloë DUPUY, Anne RÉGNAULT, Élora VIX et Guillaume SALESSE
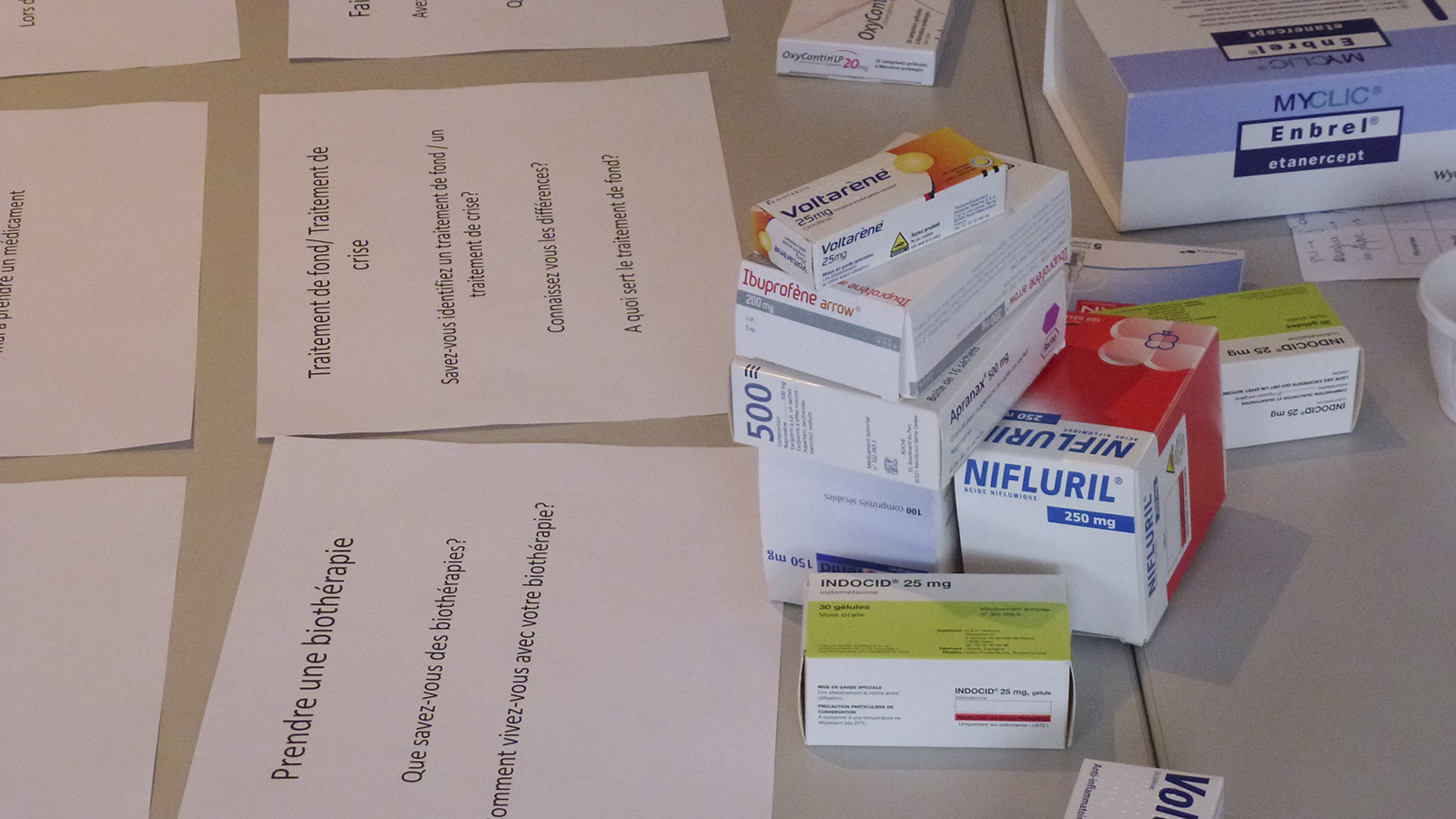
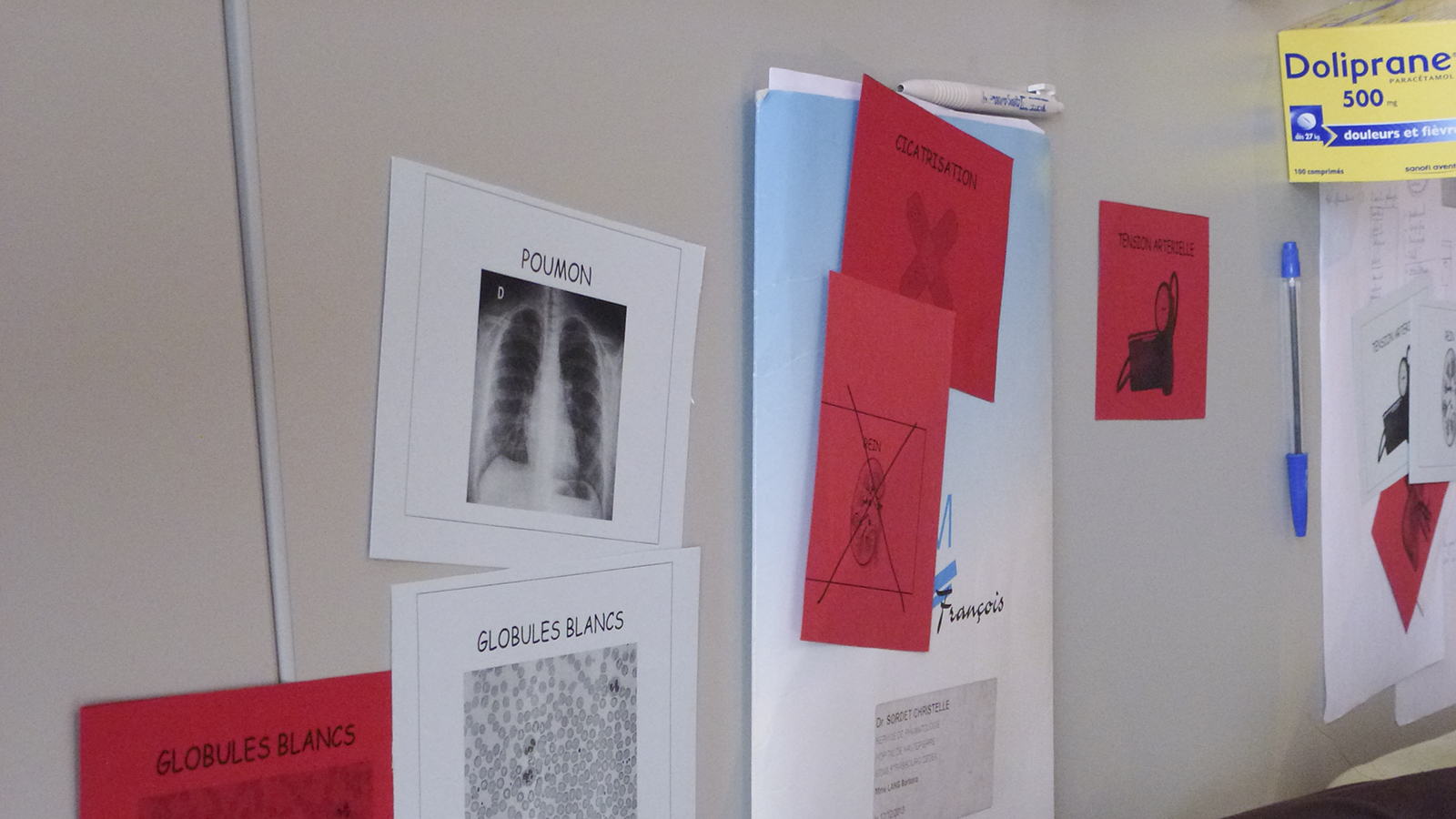
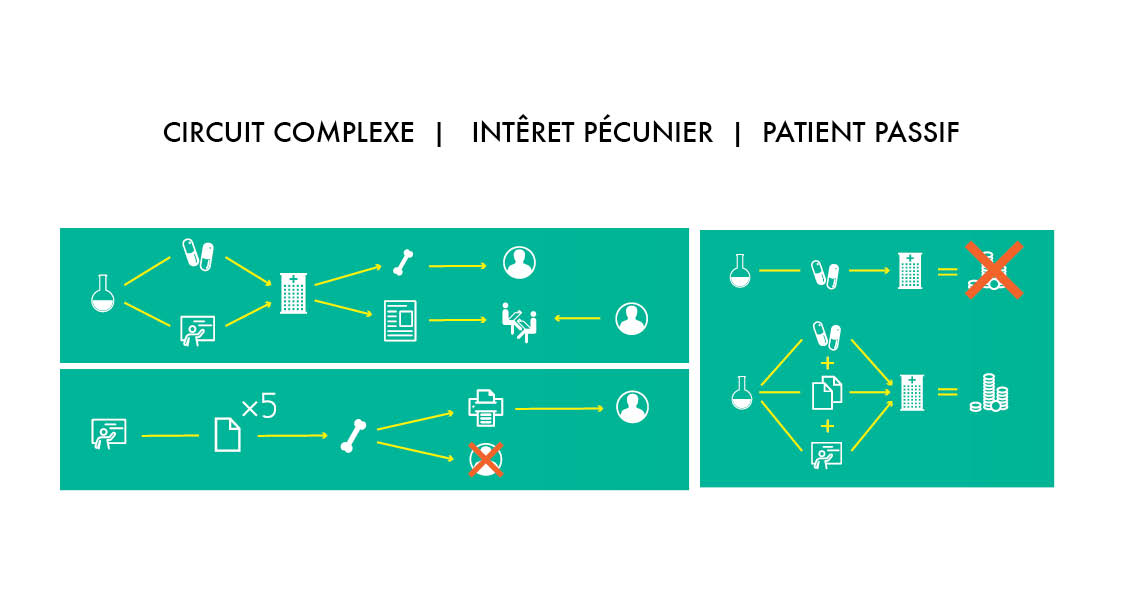
L’éducation thérapeutique ne peut pas se faire sans support matériel. Il nous faut du texte et des images pour expliquer et pour comprendre. Des supports, l’hôpital de jour n’en manque pas ! Affiches, flyers, livrets, dépliants, borne numérique…
Première visite, première impression : Tout cela s’entasse et se chevauche dans un joyeux brouhaha. Ces supports ne semblent parfois pas adaptés à leur emplacement ni même au patient.
Le rôle du Cacatoès est d’apporter de l’ordre et de la cohérence dans le but de proposer un système de communication qui soit apte à accompagner efficacement la volonté d’éducation thérapeutique au sein de l’hôpital de jour.
Début de l’exploration sur le terrain : TÉMOIGNAGES
Après quelques venues au sein de l’hôpital de jour nous avons pu rencontrer différents acteurs de ce lieu, du côté des patients comme des soignants. Ces rencontres ont été l’occasion d’aborder quelques points essentiels lorsque l’on parle de support d’information, mais aussi sur des sujets plus globaux qui nous ont interpellés.
B. 74 ans :
« Ne le dites à personne, mais j’ai toujours pris des anti-inflammatoires »
« J’avais mal au dos. Le médecin m’a prescrit un médicament, puis un autre. Ici on a prit le temps de chercher. Ils se sont bien occupés de moi. »
Aide-soignantes :
» J’aimerais bien que les affiches soient interactives, que l’on puisse écrire, intervenir dessus. »
« Les patients échangent sans support. »
Marie-Odile l’ergothérapeute :
« Le livret me sert comme mise en bouche pour aborder un contenu plus précis. »
Patrick, joue sur son téléphone et écoute de la musique dans la salle d’attente :
– Pourquoi attendre en jouant au lieu de lire ce qui vous est proposé dans la salle d’attente ?
« C’est toujours les mêmes trucs qui datent de Mathusalem. » (en parlant des magazines)
« Je n’aime pas lire les prospectus, car ils m’inquiètent. Je fais entièrement confiance à mon médecin.
Pareil pour les notices de médicaments. »
« Une affiche m’attirerait plus parce que ça parle par l’image, qu’il n’y a pas de mots qui font peur. »
Famille de M. :
« Les prospectus c’est bien parce qu’on peut les emmener chez nous. »
« Les affiches, ça ne nous apprend rien. Le médecin quand tu es dans son cabinet, s’il te parle de quelque chose, tu ne vas pas retourner en salle d’attente lire une affiche. »
« J’aime quand il y a beaucoup de texte, car comprendre la maladie me rassure. »
« Les médecins devraient informer les patients des nouveautés, notamment par courrier. »
« Les accompagnants du malade souffrent parfois plus que celui-ci. » (parlant d’Alzheimer)
À l’accueil :
« Ce n’est pas le rôle des secrétaires de participer à la vie médicale. Nous, on gère l’administratif. »
Infirmière de recherche :
« C’est ludique. Pour une fois que l’on a autre chose que du papier. » (À propos de la borne tactile)
Mme L. :
« Mon amie Poly elle ne peut plus mordre, elle a juste une muselière. Mais elle est toujours là, avec moi. »
« J’ai hâte que mon traitement sorte en auto-injection »
« La polyarthrite c’est un gros tronc d’arbre d’où jaillissent beaucoup de branches, de variétés. »
Mme F. :
« Ça use tout, même les maris ! »
« Je refuse d’avoir la carte « handicapé » ! Je ne me considère pas comme telle. »
Suite de l’exploration sur le terrain : CONSTATS
Les informations récoltées au cours de ces dernières semaines nous ont permis de pointer les différents manques concernant la communication au sein de l’hôpital. Les voici présentées ci-dessous.
On commence à créer !
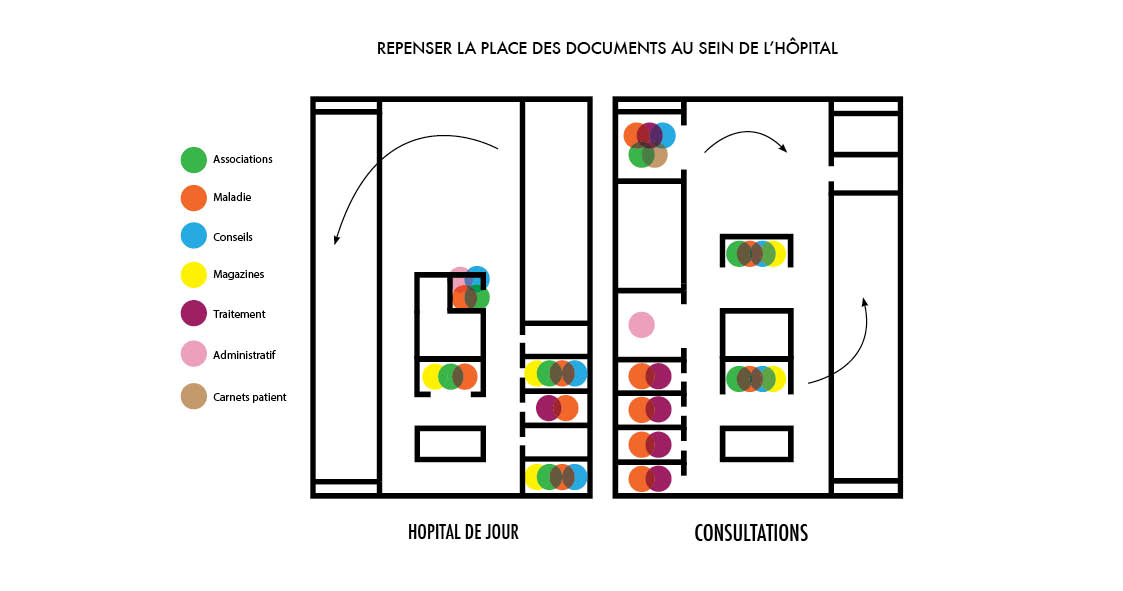
Notre mission est d’accompagner le développement de l’éducation thérapeutique par le biais de différents supports de communication. Ceci concerne autant les supports imprimés que l’espace dans lequel déambulent patients et soignants, en passant par un éventuel changement du système de production de ces supports.
Maintenant que les premiers constats sont faits, nous pouvons les orienter en fonction des pistes de travail que nous commençons à dégager :
Un espace didactique – Des outils de médiation – L’hôpital à la source des documents